ЖЕЛТУХЕ, ГЕМОЛИТИЧЕСКОЙ БОЛЕЗНИ НОВОРОЖДЕННОГО
- Главная
- Разное
- Образование
- Спорт
- Естествознание
- Природоведение
- Религиоведение
- Французский язык
- Черчение
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, фоны, картинки для презентаций
- Экология
- Экономика
Презентация, доклад по ПМ 02. Осуществление лечебно-диагностических вмешательств в педиатрии на тему Организация и оказание сестринской помощи при заболеваниях детей периода новорожденности
Содержание
- 1. Презентация по ПМ 02. Осуществление лечебно-диагностических вмешательств в педиатрии на тему Организация и оказание сестринской помощи при заболеваниях детей периода новорожденности
- 2. Гемолитическая болезнь плода и новорожденного–иммунная гемолитическая анемия,
- 3. ЭТИОЛОГИЯВозникновение иммунологического конфликта возможно, если на эритроцитах
- 4. КЛАССИФИКАЦИЯ ГЕМОЛИТИЧЕСКОЙ БОЛЕЗНИ НОВОРОЖДЕННОГО 1. В
- 5. КЛАССИФИКАЦИЯ ГЕМОЛИТИЧЕСКОЙ БОЛЕЗНИ НОВОРОЖДЕННОГО 2. По
- 6. КЛАССИФИКАЦИЯ ГЕМОЛИТИЧЕСКОЙ БОЛЕЗНИ НОВОРОЖДЕННОГО 3. По
- 7. КЛИНИЧЕСКАЯ КАРТИНА 1. Отечная форма ГБН
- 8. 2. Желтушная форма ГБН – выявляется наиболее
- 9. 3. Анемическая форма ГБН - наименее распространенная
- 10. ЛЕЧЕНИЕ И УХОДСуществуют два вида лечения
- 11. ЛЕЧЕНИЕ И УХОД1. В первые часы
- 12. ФОТОТЕРАПИЯВозможно применение как стандартных ламп, так
- 13. Слайд 13
- 14. ПРОФИЛАКТИКАПрофилактика Rh-иммунизации после родов проводится Rh-отрицательным
- 15. СПАСИБО ЗА ВНИМАНИЕ!!!
Гемолитическая болезнь плода и новорожденного–иммунная гемолитическая анемия, возникающая в случаях несовместимости крови матери и плода по эритроцитарным антигенам (АГ), при этом АГ локализуются на эритроцитах плода, а антитела (АТ) к ним вырабатываются в организме матери
Слайд 1Организация и оказание сестринской помощи при заболеваниях детей периода новорожденности
НЕОНАТАЛЬНОЙ
Слайд 2
Гемолитическая болезнь плода и новорожденного–иммунная гемолитическая анемия, возникающая в случаях несовместимости
крови матери и плода по эритроцитарным антигенам (АГ), при этом АГ локализуются на эритроцитах плода, а антитела (АТ) к ним вырабатываются в организме матери
Слайд 3ЭТИОЛОГИЯ
Возникновение иммунологического конфликта возможно, если на эритроцитах плода присутствуют антигены, отсутствующие
на мембранах клеток у матери.
Предпосылки для развития ГБН:
1. Наличие резус-положительного плода у резус-отрицательной беременной
Предрасполагает предшествовавшая изосенсибилизация, вследствие абортов, выкидышей, внематочной беременности, родов, при которых иммунная система матери вырабатывает антитела к эритроцитарным антигенам*
2. Вследствие групповой несовместимости у матери в большинстве случаев определяется O (I) группа крови, а у плода A (II) или (реже) B (III)
Развитие ГБН в результате конфликта по групповым факторам крови возможно уже при первой беременности*
Предпосылки для развития ГБН:
1. Наличие резус-положительного плода у резус-отрицательной беременной
Предрасполагает предшествовавшая изосенсибилизация, вследствие абортов, выкидышей, внематочной беременности, родов, при которых иммунная система матери вырабатывает антитела к эритроцитарным антигенам*
2. Вследствие групповой несовместимости у матери в большинстве случаев определяется O (I) группа крови, а у плода A (II) или (реже) B (III)
Развитие ГБН в результате конфликта по групповым факторам крови возможно уже при первой беременности*
Слайд 4 КЛАССИФИКАЦИЯ ГЕМОЛИТИЧЕСКОЙ БОЛЕЗНИ НОВОРОЖДЕННОГО
1. В зависимости от вида иммунологической
несовместимости эритроцитов матери и плода выделяют:
несовместимость по резус-фактору;
несовместимость по системе АВО (групповая несовместимость);
несовместимость по редким факторам крови.
несовместимость по резус-фактору;
несовместимость по системе АВО (групповая несовместимость);
несовместимость по редким факторам крови.
Слайд 5 КЛАССИФИКАЦИЯ ГЕМОЛИТИЧЕСКОЙ БОЛЕЗНИ НОВОРОЖДЕННОГО
2. По ведущим клиническим проявлениям:
отечная форма (гемолитическая анемия с водянкой);
желтушная форма (гемолитическая анемия с желтухой);
анемическая форма (гемолитическая анемия без желтухи и водянки).
желтушная форма (гемолитическая анемия с желтухой);
анемическая форма (гемолитическая анемия без желтухи и водянки).
Слайд 6 КЛАССИФИКАЦИЯ ГЕМОЛИТИЧЕСКОЙ БОЛЕЗНИ НОВОРОЖДЕННОГО
3. По наличию или отсутствию осложнений
выделяют:
осложненную форму (возможные осложнения: ядерная желтуха, синдром сгущения желчи, геморрагический синдром и др.);
неосложненную форму.
осложненную форму (возможные осложнения: ядерная желтуха, синдром сгущения желчи, геморрагический синдром и др.);
неосложненную форму.
Слайд 7 КЛИНИЧЕСКАЯ КАРТИНА
1. Отечная форма ГБН - наиболее тяжелая форма,
для которой с первых минут жизни ребенка характерны следующие признаки:
распространенные отеки, асцит;
выраженная бледность кожи и видимых слизистых; в части случаев - слабовыраженная желтуха;
гепатомегалия и спленомегалия.
распространенные отеки, асцит;
выраженная бледность кожи и видимых слизистых; в части случаев - слабовыраженная желтуха;
гепатомегалия и спленомегалия.
Слайд 82. Желтушная форма ГБН – выявляется наиболее часто:
общее состояние ребенка
зависит от выраженности гемолиза и степени гипербилирубинемии;
у части детей при первичном осмотре выявляется умеренно выраженное увеличение печени, у остальных выявляется спустя 6-12 часов после рождения;
раннее развитие желтухи (от момента рождения до 24 часов жизни).
у части детей при первичном осмотре выявляется умеренно выраженное увеличение печени, у остальных выявляется спустя 6-12 часов после рождения;
раннее развитие желтухи (от момента рождения до 24 часов жизни).
Слайд 93. Анемическая форма ГБН - наименее распространенная и наиболее легкая форма
заболевания:
бледность кожных покровов;
вялость, плохое сосание;
приглушенность тонов сердца;
увеличение печени и селезенки, как правило, при рождении отсутствует; гепатолиенальный синдром выявляется в динамике наблюдения; степень выраженности - умеренная.
бледность кожных покровов;
вялость, плохое сосание;
приглушенность тонов сердца;
увеличение печени и селезенки, как правило, при рождении отсутствует; гепатолиенальный синдром выявляется в динамике наблюдения; степень выраженности - умеренная.
Слайд 10 ЛЕЧЕНИЕ И УХОД
Существуют два вида лечения ГБН: консервативное и оперативное.
К консервативному лечению относятся внутривенное введение иммуноглобулина и фототерапия, к оперативному – заменное переливание крови.
Слайд 11 ЛЕЧЕНИЕ И УХОД
1. В первые часы жизни может быть выполнено
введение стандартного человеческого иммуноглобулина, эритроцитарной массы (при отечной форме).
2. Инфузионная терапия (при признаках обезвоживания или гипогликемии).
Токсическим действием обладает непрямой жирорастворимый билирубин, поэтому его уровень не может быть снижен путем введения раствора глюкозы. Нет убедительных доказательств того, что увеличение вводимой жидкости влияет на концентрацию билирубина в сыворотке крови*
3. При синдроме холестаза - урсодезоксихолевая кислота в виде суспензии из расчета 20-30 мг/кг/сут
4. Показана ранняя интенсивная (высокодозная) фототерапия в непрерывном режиме.
2. Инфузионная терапия (при признаках обезвоживания или гипогликемии).
Токсическим действием обладает непрямой жирорастворимый билирубин, поэтому его уровень не может быть снижен путем введения раствора глюкозы. Нет убедительных доказательств того, что увеличение вводимой жидкости влияет на концентрацию билирубина в сыворотке крови*
3. При синдроме холестаза - урсодезоксихолевая кислота в виде суспензии из расчета 20-30 мг/кг/сут
4. Показана ранняя интенсивная (высокодозная) фототерапия в непрерывном режиме.
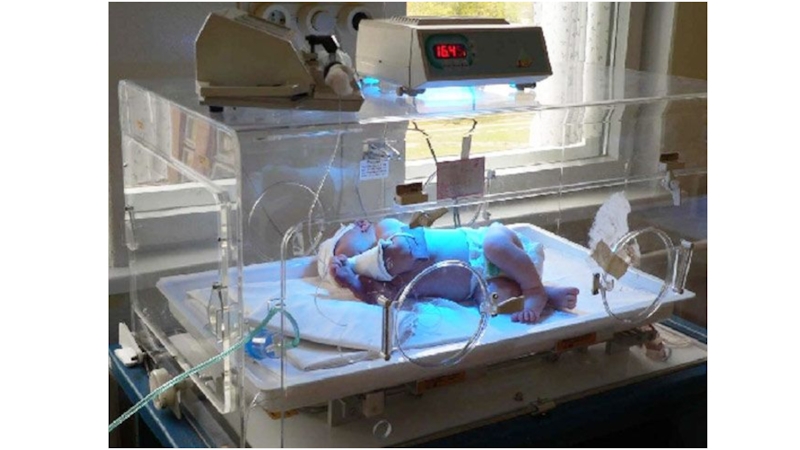
Слайд 12 ФОТОТЕРАПИЯ
Возможно применение как стандартных ламп, так и фиброоптической и светодиодной,
целесообразно комбинировать несколько методов ФТ;
Источник света располагается на расстоянии 50 см над ребенком. Для усиления эффекта фототерапии лампа может быть приближена на расстояние 10-20 см от ребенка при постоянном наблюдении медицинского персонала и контроле температуры тела ;
Проведение фототерапии должно выполняться в непрерывном режиме;
Поверхность тела ребенка должна быть максимально открыта. Подгузник может быть оставлен на месте;
Глаза и половые органы должны быть защищены светонепроницаемым материалом;
Суточный объем жидкости, который ребенок получает энтерально или парентерально, необходимо увеличить на 10-20% по сравнению с физиологической потребностью ребенка;
Спустя 12 часов после окончания фототерапии необходимо выполнить контрольное исследование билирубина
Источник света располагается на расстоянии 50 см над ребенком. Для усиления эффекта фототерапии лампа может быть приближена на расстояние 10-20 см от ребенка при постоянном наблюдении медицинского персонала и контроле температуры тела ;
Проведение фототерапии должно выполняться в непрерывном режиме;
Поверхность тела ребенка должна быть максимально открыта. Подгузник может быть оставлен на месте;
Глаза и половые органы должны быть защищены светонепроницаемым материалом;
Суточный объем жидкости, который ребенок получает энтерально или парентерально, необходимо увеличить на 10-20% по сравнению с физиологической потребностью ребенка;
Спустя 12 часов после окончания фототерапии необходимо выполнить контрольное исследование билирубина
Слайд 14 ПРОФИЛАКТИКА
Профилактика Rh-иммунизации после родов проводится Rh-отрицательным родильницам, не имеющим анти-резусных
антител, родивших резус-положительного ребенка. Выполняется в первые 72 часа после родов путем введения 300 мкг анти-Д-иммуноглобулина