Слайд 1Преподаватель Т. В. Окунская
История развития и организация неонатологической службы. Актуальные
проблемы совершенствования неонатальной и перинатальной помощи.
Организация деятельности отделения новорожденных в акушерском стационаре
ОБПОУ «Курский базовый медицинский колледж»
ПМ 01. Медицинская и медико-социальная помощь женщине, новорожденному, семье при физиологическом течении беременности, родов, послеродового периода
Специальность: Акушерское дело
МДК 01.03. Сестринский уход за здоровым новорожденным
Слайд 2План:
Понятие неонатологии в области клинической медицины.
История развития неонатологической
службы.
Организация неонатологической службы в России. Современное состояние и пути развития неонатологической помощи.
Организация деятельности отделения новорождённых в акушерском стационаре.
Распорядок дня отделения новорождённых. Температурный режим в палатах для новорождённых.
Послеродовое физиологическое отделение. Совместное пребывание матери и ребёнка. Преимущества. Требование к заполнению палат. Противопоказания для совместного пребывания матери и ребёнка.
Организация медицинской помощи новорождённым в перинатальном центре.
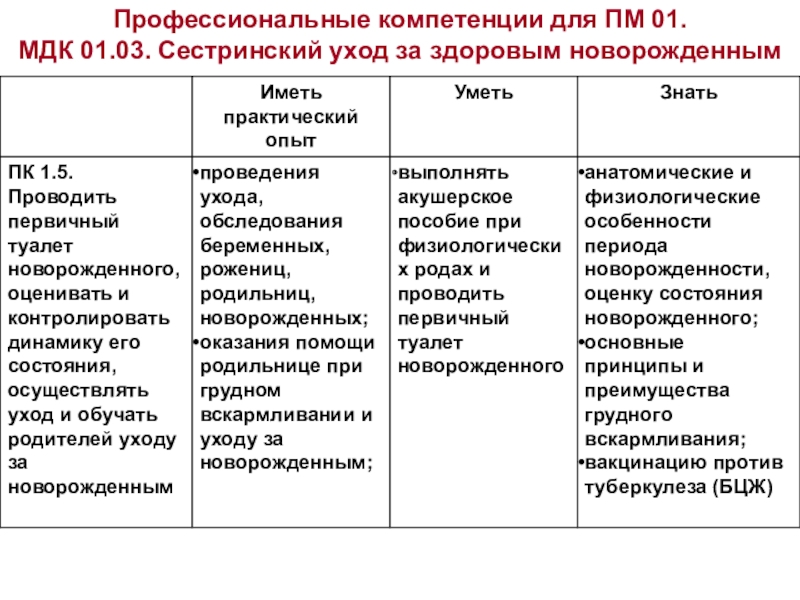
Слайд 3Профессиональные компетенции для ПМ 01.
МДК 01.03. Сестринский уход за здоровым
новорожденным
Слайд 5Требования к результатам освоения ПМ 01 (МДК 01.03)
иметь практический опыт:
проведения ухода,
обследования новорожденных;
проведения первичного туалета новорожденного;
оказания помощи родильнице при грудном вскармливании и уходу за новорожденным;
уметь:
выполнять уход, обследование и наблюдение за здоровым новорожденным;
проводить первичный туалет новорожденного;
вести утвержденную медицинскую документацию
знать:
анатомические и физиологические особенности периода новорожденности, оценку состояния новорожденного;
основные принципы и преимущества грудного вскармливания;
вакцинацию против туберкулеза (БЦЖ)
Слайд 7Неонатология — раздел педиатрии, наука о выхаживании новорожденных.
Суть неонатологии: изыскание оптимальных
методов диагностики и лечения болезней у детей первых четырех недель жизни, реабилитация больных новорожденных, создание в неонатальном периоде условий, необходимых для формирования состояния здоровья во всей последующей жизни человека.
Именно в перинатальном периоде (с 28-й недели внутриутробной жизни человека по 7-е сутки жизни после рождения) высокоэффективна первичная и вторичная профилактика очень многих хронических заболеваний человека.
Неонатология как наука возникла в XX в.
Термины «неонатология» и «неонатолог» предложены американским педиатром Александром Шаффером в 1960 г. в руководстве «Болезни новорожденных».
Слайд 8В первой печатной книге по педиатрии («Книжка о болезнях детей». Падуя,
Италия, 1472) Паоло Багеллярд пишет:
«Как только младенец волею божьей выйдет из утробы материнской, повитухе следует быстрой и бережной рукой запеленать его в льняную (полотняную) пеленку, не жесткую, но возможно более мягкую, не новую, и положить новорожденного себе на колени. Нужно посмотреть, дышит ли ребенок. Когда повитуха убедится, что тельце его теплое, ей следует подуть ребенку в ротик, если дыхание не заметно...»
Далее говорится о ванне, в которой следует выкупать новорожденного. Вода в такой ванне должна быть «приятно теплой, не обжигающе горячей, не холодной, не соленой, согласно обычаю древних греков».
«Постельку младенца следует ставить в комнату с умеренной температурой; в ней не должно быть слишком много света, так как чрезмерно яркий свет может ослепить ребенка».
Слайд 9Вклад акушеров XIX в. в совершенствование выхаживания новорожден-
ных очень велик: благодаря
их деятельности были созданы предпосылки для формирования неонатологии.
Особенно велика роль французского акушера Пьера Будина (1846-1907 гг.), который работал в госпитале Шерите и Материнском госпитале в Париже.
Его исследования выявили важную роль грудного вскармливания в рациональном выхаживании новорожденных.
Основная заслуга П.Будина в неонатологии — он сформулировал
вечные принципы ухода за новорожденными:
Слайд 10Открытие в Москве Государственного научного института охраны материнства и младенчества в
1922 г. (ныне Институт педиатрии РАМН) и Института охраны материнства и младенчества им. Клары Цеткин в 1925 г. в Ленинграде (ныне Санкт-Петербургская педиатрическая медицинская академия) привело, к появле-
нию двух крупнейших в стране методических центров по всестороннему изучению новорожденных и организации им медицинской помощи.
В Москве школу педиатров, изучавшую физиологию и патологию новорожденных детей, возглавил выдающийся педиатр академик АМН СССР Георгий Нестерович Сперанский, а в Ленинграде — академик АМН СССР Александр Федорович Тур.
Г.Н.Сперанский был первым педиатром в стране, разрабатывавшим (вместе с акушерами) принципы перинатальной охраны ребенка.
Руководство А.Ф.Тура «Физиология и патология новорожденных детей» являлось настольной книгой педиатров страны.
Десятки крупных ученых-педиатров вышли из школ Г.Н.Сперанского и А.Ф.Тура, которых, безусловно, можно назвать основоположниками современной отечественной неонатологии.
Слайд 11 В 1993 г. по инициативе проф. В.В.Гаврюшова в России создана
Ассоциация специалистов перинатальной медицины, президентом которой в настоящее время является акад. РАМН, проф. Н.Н. Володин.
Сейчас в стране более 90 перинатальных центров и более трехсот центров планирования семьи.
Слайд 12 В настоящее время в Российской Федерации функционируют 98 перинатальных центров,
в том числе 58 самостоятельных и 40 в составе многопрофильных больниц.
В Российской Федерации функционируют 76203 акушерские койки, в том числе 39461 койка для беременных и рожениц и 36742 койки патологии беременности.
Обеспеченность акушерскими койками составляет 20,8 койки на 10000 женщин фертильного возраста, в том числе койками для беременных и рожениц - 10,8 койки, койками патологии беременности - 10 коек (2012 год).
Число акушерок - 59982 человека (обеспеченность - 7,8 акушерки на 10 тыс. женского населения).
Слайд 13 Задание:
В глоссарий запишите значение терминов:
Неонатология
Перинатология
Перинатальный период
Антенатальный период
Интранатальный период
Неонатальный период
Ранний неонатальный
период
Поздний неонатальный период
Слайд 14Уровни неонатологической помощи новорожденным
Существуют два основных направления совершенствования качества помощи
новорожденным
– это развитие современной, наукоемкой, высокотехнологич-
ной, дорогостоящей помощи (в которой нуждаются 2-5% новорожденных) и совершенствование организации медицинской помощи, на основании базовых медицинских и вспомогательных технологий, в которых нуждаются все
новорожденные.
Базовая неонатологическая помощь — базовая помощь новорожденному - минимальный набор медицинских вмешательств, доступных при всех родах, независимо от места рождения ребенка.
Базовая неонатологическая помощь — важнейший компонент поддержания не только здоровья новорожденного и матери, но и фактор, определяющий высокое качество жизни и здоровый психологический климат семьи: положительная эмоциональная память о родах способствует желанию семьи иметь еще детей.
Правильно организованная базовая неонатологическая помощь помогает экономить материальные ресурсы за счет исключения ненужных процедур и излишних лекарственных препаратов, а также средств, расходуемых на лечение заболеваний у новорожденных, которые связаны с нарушениями адаптации.

Слайд 15Уровни неонатологической помощи новорожденным
Первый уровень — оказание простых форм помощи матерям
и детям: первичная помощь новорождённому, выявление состояний риска, ранняя диагностика заболеваний и направление пациентов в другие ЛПУ.
Второй уровень — обеспечение всей необходимой медицинской помощью при нормально протекающих и осложнённых родах. Учреждения этого уровня должны располагать высококвалифицированным персоналом и специальным оборудованием. Здесь решают задачи, обеспечивающие короткий курс ИВЛ, клиническую стабилизацию состояния тяжелобольных и глубоко недоношенных детей и направление их в стационары третьего уровня.
Третий уровень — оказание медицинской помощи любой степени сложности. Такие учреждения требуют целенаправленного обеспечения кадрами высокой квалификации, лабораториями и современной аппаратурой.
Слайд 16Перинатальная помощь должна быть:
• основанной на доказательной медицине;
• холистической (целостный подход);
•
демедикаметализированной;
• основанной на надлежащих технологиях;
• многодисциплинарной;
• регионализированной;
• направленной на привлечение женщин к принятию решений;
• ориентированной на семью;
• чуткой к культурным и национальным традициям.
Надлежащие технологии в уходе за новорожденными (ВОЗ, 2002):
• уход без ненужных вмешательств;
• контакт ≪кожа-к-коже≫;
• грудное вскармливание по требованию;
• совместное пребывание ребенка и матери;
• участие обоих родителей в уходе;
• общение с родителями;
• профилактика дискомфорта и боли у новорожденного;
• уход за недоношенными и больными детьми без стеснения их движений и ≪гнездышко≫ в кувезе;
• минимальное пребывание в родильном доме;
• консультирование при выписке.
Слайд 17Актуальные проблемы совершенствования неонатальной и перинатальной помощи
• Создание государственной программы медицинского
образования населения, начиная с дошкольных и школьных учреждений, которая предполагает
обязанность всех газет, журналов, телевидения регулярно освещать проблемы медицины, в том числе и перинатологии.
• Повышение показателей здоровья девочек-подростков. Для этого необходим контакт педиатра, терапевта, акушера и узких специалистов, чтобы
разработать индивидуальный комплекс мероприятий по реабилитации,
если девушка больна.
• Расширение социальных возможностей центров по планированию семьи.
• Улучшение пренатальной заботы, в том числе совершенствование социальной поддержки беременных, методов контроля преждевременных
родов и состояния плаценты, диагностики и активной терапии патологии
плода (≪плод как пациент≫), региональной перинатальной службы.
Слайд 18Организация и принципы работы отделения
для новорождённых в акушерском стационаре
Основные
функции и задачи акушерского стационара - оказание квалифицированной стационарной медицинской помощи женщинам в период беременности, в родах, в послеродовом периоде, при гинекологических заболеваниях; оказание квалифицированной медицинской помощи и уход за новорожденными в период их пребывания в родильном доме.
Нормативная база
Порядок оказания медицинской помощи по профилю "неонатология" (утв. приказом МЗ РФ от 15 ноября 2012 г. № 921н)
Слайд 19Перинатальные центры (ПЦ) – организуются на территориях с населением 500 тыс.
и более человек для оказания консультативно- диагностической медицинской помощи беременным, имеющим патологические отклонения в течении беременности, лечения выявленной патологии в амбулаторных и стационарных условиях, родоразрешения беременных из групп «высокого» риска и организации медицинской помощи новорожденным с полным реабилитационным комплексом (I и II этапы выхаживания детей).
ПЦ является самостоятельным учреждением здравоохранения или структурным подразделением в составе организаций здравоохранения.
ПЦ оказывает консультативно-диагностическую, лечебную и реабилитационную помощь преимущественно наиболее тяжелому контингенту беременных женщин, рожениц, родильниц, новорожденных детей…
Слайд 20Структура перинатального центра:
1. Консультативно-диагностическое отделение (поликлиника):
• консультативные кабинеты для
беременных женщин;
• кабинет невынашивания беременности;
• кабинет медико-генетического консультирования (во вновь открываемых (строящихся) ПЦ возможно размещение медико-генетической консультации);
• кабинеты врача-терапевта и других врачей-специалистов;
• кабинет планирования семьи;
• консультативные кабинеты для супружеских пар с нарушением репродуктивной функции;
• кабинет (зал) физиопсихопрофилактической подготовки беременной женщины и ее семьи к родам, партнерским родам;
• кабинеты медико-психологической и социально-правовой помощи женщинам;
• процедурный кабинет;
• малые операционные;
• амбулаторное отделение (кабинет) для детей раннего возраста, нуждающихся в динамическом наблюдении и реабилитации;
• отделение вспомогательных репродуктивных технологий
• отделение (кабинет) функциональной диагностики;
• физиотерапевтическое отделение (кабинет);
• стоматологический кабинет;
• дневной стационар на 10-15 коек (для иногородних больных — пансионат).
Слайд 21Структура перинатального центра:
2. Акушерский стационар:
• отделение патологии беременности;
•
родовое отделение (индивидуальные родовые) с операционными;
• отделение анестезиологии-реанимации с палатами реанимации и интенсивной терапии для женщин с группой биохимического и функционального мониторинга;
• акушерское физиологическое отделение с совместным пребыванием матери и ребенка;
• акушерское обсервационное отделение (боксированные палаты, при их отсут-ствии наличие изолятора; палаты совместного пребывания матери и ребенка);
• отделение экстракорпоральных методов гемокоррекции;
• дистанционный консультативный центр с выездными анестезиолого- реанимаци-
онными акушерскими бригадами для оказания скорой медицинской помощи.
3. Педиатрический стационар:
• отделения новорожденных акушерского физиологического и акушерского обсервационного отделений;
• отделение реанимации и интенсивной терапии новорожденных с экспресс- лабо-раторией (количество реанимационных коек – из расчета 4 койки на 1000 родов);
• дистанционный консультативный центр с выездными анестезиолого- реанимаци-
онными неонатальными бригадами для оказания скорой медицинской помощи;
• отделение патологии новорожденных и недоношенных детей (II этап выхаживания)

Слайд 22Структура перинатального центра:
4. Гинекологическое отделение
5. Клинико-диагностическое отделение:
• клинико-диагностическая
лаборатория;
• бактериологическая лаборатория;
• лаборатория молекулярной диагностики (при наличии потребности)
6. Организационно-методический отдел
7. Административно-хозяйственное подразделение со вспомогательными службами
Слайд 23Структура акушерского стационара (АС):
Основные подразделения:
приемно-пропускной блок
физиологическое (I) родовое
отделение
отделение (палаты) патологии беременности
отделение (палаты) новорожденных в I и II акушерских отделениях
обсервационное (II) отделение
гинекологическое отделение
отделение (палата) интенсивной терапии и реанимации
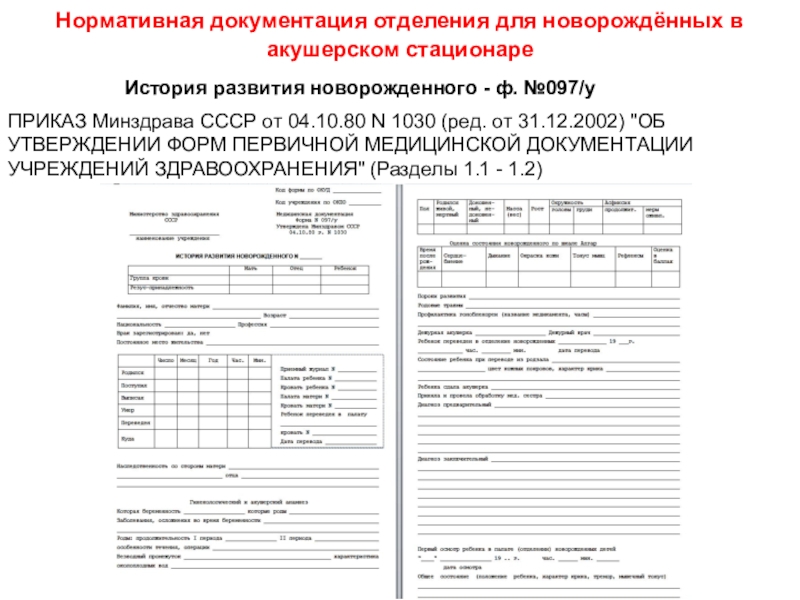
Слайд 24Нормативная документация отделения для новорождённых в акушерском стационаре
История развития новорожденного -
ф. №097/у
ПРИКАЗ Минздрава СССР от 04.10.80 N 1030 (ред. от 31.12.2002) "ОБ УТВЕРЖДЕНИИ ФОРМ ПЕРВИЧНОЙ МЕДИЦИНСКОЙ ДОКУМЕНТАЦИИ УЧРЕЖДЕНИЙ ЗДРАВООХРАНЕНИЯ" (Разделы 1.1 - 1.2)
Слайд 25Структура отделения новорождённых
процедурная;
комната для вакцинации против туберкулеза;
палата интенсивной терапии
новорожденного.
палаты для новорожденных с прозрачными перегородками между ними;
палаты совместного пребывания матери с ребенком (с санузлом и душевой);
помещения для сбора, обработки и хранения женского молока и молочных смесей (молочная комната);
выписная комната вне территории отделения новорожденных;
помещение для врачей;
комната для медицинских работников со средним мед. образованием;
кабинет заведующего;
кабинет старшей медицинской сестры;
помещение для хранения ЛС, препаратов и расходных материалов;
кабинет сестры-хозяйки;
помещение для обработки оборудования и предстерилизационной обработки детского инвентаря;
помещение для хранения чистого белья;
помещение для временного хранения грязного белья;
санузлы и душевые для медицинских работников;
санитарная комната;
гардеробная для медицинских работников с санпропускником.
Слайд 26Функции отделения новорождённых
медицинский уход за новорожденными;
оказание медицинской помощи, включая организацию
и проведение первичной реанимации новорожденного;
организация и обеспечение совместного пребывания матери и новорожденного;
проведение мероприятий по поддержке грудного вскармливания;
проведение лечебно-профилактических мероприятий новорожденным;
проведение санитарно-противоэпидемических мероприятий;
проведение профилактических прививок;
проведение неонатального скрининга на выявление наследственных заболеваний и аудиологического скрининга;
проведение санитарно-просветительной работы с матерями и родственниками новорожденных;
освоение и внедрение в практику новых эффективных методов профилактики, диагностики и лечения новорожденных;
разработка и проведение мероприятий по повышению качества лечебно-диагностической работы в отделении;
ведение учетной и отчетной медицинской документации, представление отчетов о деятельности отделения в установленном порядке.
Слайд 27Распорядок дня отделения новорождённых
4.30-6.00 Утренний туалет детей, взвешивание, измерение температуры тела,
подготовка к кормлению, выполнение назначений. Влажная уборка коридора и подсобных помещений
6.00-6.30 Первое кормление детей. Влажная уборка палат
7.00-8.00 Стерилизация предметов ухода, обработка пеленального стола, медицинских столиков, весов 8.45-9.30 Пеленание детей
9.30-10.00 Второе кормление детей, получение чистого белья. Приготовление дезрастворов
10.00-13.00 Врачебный обход. Обработка и пеленание детей
13.00-13.30 Третье кормление детей. Влажная уборка палат. Смена кувезов
13.30-15.00 Выполнение дневных назначений. Оформление историй развития новорождённых и другой медицинской документации. Выписка детей домой
15.00-15.45 Сбор и передача матрацев в дезкамеру после выписки детей. Заливка палат (экспозиция 2 ч)
15.45-16.30 Пеленание детей. Измерение температуры тела
16.30-17.00 Четвёртое кормление детей
17.30-18.45 Мытьё палат после заливки. Обработка кувезов и предметов кислородотерапии
18.45-20.00 Пеленание и вторичная обработка детей
20.00-20.30 Пятое кормление детей. Влажная уборка палат
20.30-21.30 Мытьё клеёнчатых чехлов и фартуков
21.30-23.30 Пеленание детей. Выполнение назначений. Влажная уборка коридоров и подсобных помещений
23.30-24.00 Шестое кормление детей. Влажная уборка палат

Слайд 28Температурный режим в палатах для новорождённых
Детские палаты должны быть светлыми, теплыми,
с хорошей вентиляцией, полезной площадью: для здорового новорожденного не менее 2,5 м2, для недоношенных детей и детей, находящихся в обсервационном отделении,— не менее 4,5 м2.
Необходимо соблюдать принцип циклического заполнения палат.
В детских палатах должны быть соответствующее оборудование и предметы для индивидуального ухода за детьми (кровати, пеленальный стол, лотковые весы, таз или ванна для купания, посуда, соски, щетки, бак для сбора использованного белья и др.).
Пеленальные столы должны иметь легко обрабатываемую поверхность.
В палатах поддерживают постоянный температурный режим: 22-24 °С, для недоношенных — 24-26 °С, и относительную влажность воздуха — 60 % (в кувезах 60-90 %).
Слайд 29Совместное пребывание матери и ребёнка.
Требование к заполнению палат
Обеспечение эпидемиологической
безопасности при технологиях ухода за новорожденным в условиях совместного пребывания матери и ребенка. Федеральные клинические рекомендации. – М., 2015. – 46 с.
Послеродовое отделение должно быть преимущественно организовано по
принципу совместного пребывания матери и ребенка в одно- или двух местных палатах. Следует отдавать предпочтение одноместным палатам. Площадь палаты не менее 10 кв.м на одну койку.
Слайд 30Преимущества совместного пребывание матери и новорожденного
Совместное пребывание родильницы и новорождённого
в палате послеродового отделения родильного дома имеет преимущества перед раздельным пребыванием: снижается заболеваемость внутрибольничной инфекцией и интенсивность циркуляции госпитальных штаммов, колонизация различных биотопов ребёнка осуществляется материнскими штаммами, мать активно принимает участие в уходе за новорожденным ребенком (пеленание, туалет кожных покровов и слизистых, кормление).
Койки послеродового физиологического отделения следует по возможности располагать в палатах совместного пребывания матери и ребёнка. Возможна организация таких палат в обсервационном отделении. Для совместного пребывания матери и ребёнка предназначаются одно- или двухместные палаты. Заполнение палаты происходит в течение одних суток.
Санитарно-гигиенический и противоэпидемический режим отделения соответствует режиму физиологического отделения с раздельным пребыванием. Постельное белье меняется каждые 3 дня, рубашка и полотенце - ежедневно, подкладные пеленки для родильницы - по необходимости. Допускается использование индивидуальных гигиенических прокладок и одноразового белья у матерей и одноразовых подгузников промышленного производства у новорожденных.
Каждая палата совместного пребывания матери и ребенка оснащена медицинскими весами для взвешивания новорожденных. Рядом с кроватями матерей устанавливают индивидуальные тумбочки или полочки для хранения белья новорожденного и размещения на них лотка с набором медикаментов по уходу за кожей и слизистыми новорожденного. Первый туалет новорожденного ребенка и уход за ним в первые сутки осуществляет медицинская сестра отделения новорожденных и мать.
Вне зависимости от условий пребывания новорождённого (совместно или раздельно с матерью) следует избегать использования в рационе новорождённых иной пищи или питья, кроме грудного молока, за исключением случаев, обусловленных медицинскими показаниями.

Слайд 31Противопоказания для совместного пребывания матери и ребёнка
Противопоказания со стороны родильницы:
поздние токсикозы
беременных;
- экстрагенитальные заболевания в стадии декомпенсации;
оперативные вмешательства в родах;
- стремительные и затянувшиеся роды;
длительный, более 18 часов, безводный промежуток в родах;
- наличие повышенной температуры в родах;
разрывы или разрезы промежности.
Противопоказания со стороны новорожденного:
недоношенность;
- незрелость;
длительно перенесенная внутриутробная гипоксия плода;
- внутриутробная гипотрофия плода II-III степени;
внутричерепная и другие виды родовой травмы;
- асфиксия при рождении;
аномалии развития и уродства внутренних органов;
- гемолитическая болезнь.
Слайд 32Основные принципы ухода за новорожденным в акушерском стационаре:
поддержание нормальной
температуры тела новорождённого;
готовность к оказанию своевременной качественной первичной реанимационной помощи новорождённому;
обеспечение возможно раннего начала грудного вскармливания и совместного пребывания матери и ребёнка;
профилактика инфекционной заболеваемости, в том числе инфекций, связанных с оказанием медицинской помощи, их лечение;
вакцинация новорожденных против гепатита В и туберкулеза в условиях родильного дома;
проведение неонатального скрининга на наследственные заболевания;
проведение аудиологического скрининга путем вызванной отоакустической эмиссии с целью раннего выявления и реабилитации нарушений слуха у детей
использование современных технологий с учётом психологических и эмоциональных аспектов родов, понимание основ нормальной и патологической физиологии неонатальной адаптации;
доброжелательная обстановка во время родов, содействие раннему формированию привязанности между матерью и новорождённым;
активное вовлечение матери и других членов семьи в уход за ребёнком, участие в принятии решений о тактике ведения новорождённого.