- Главная
- Разное
- Образование
- Спорт
- Естествознание
- Природоведение
- Религиоведение
- Французский язык
- Черчение
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, фоны, картинки для презентаций
- Экология
- Экономика
Презентация, доклад Бронхиальная астма и беременность
Содержание
- 1. Презентация Бронхиальная астма и беременность
- 2. Актуальность проблемыЕжегодно в России регистрируется до
- 3. Факторы, предрасполагающие
- 4. ТерминологияЖизненная емкость легких (ЖЕЛ) – максимальный объем воздуха,
- 5. Основные вопросыВлияние беременности на
- 6. . Течение БА улучшается в период последних
- 7. Увеличение уровня свободного кортизола в крови противодействует
- 8. Содержание эстрадиола у беременных женщин
- 9. Содержание кортизола у беременных женщин
- 10. ВЛИЯНИЕ АСТМЫ НА
- 11. Признаки, указывающие на патологическую одышку при беременностиУказание
- 12. ОСНОВНЫЕ ЗАДАЧИ ПРИ ЛЕЧЕНИИ АСТМЫ У
- 13. ПЛАН ЛЕЧЕНИЯ
- 14. ОСОБЕННОСТИ ОБРАЗОВАНИЯ БЕРЕМЕННЫХ С
- 15. Выявление и устранение факторов, провоцирующих обострение заболеванияАллергены
- 16. Выявление и устранение факторов, провоцирующих обострение заболеванияКурение
- 17. Выявление и устранение факторов, провоцирующих обострение заболеванияЛекарственные
- 18. Выявление и устранение факторов, провоцирующих обострение заболеванияИнфекцииВакцинация
- 19. МАКРОЛИДЫ ПРИ БЕРЕМЕННОСТИ И ПРИ КОРМЛЕНИИ
- 20. Мониторинг функции легких у матери У
- 21. Мониторинг плодаРекомендуется ранняя сонография для последующей оценки
- 22. ЛЕЧЕНИЕ БРОНХИАЛЬНОЙ АСТМЫ У БЕРЕМЕННЫХ:установлено, что противоастматические
- 23. В настоящее время доказанной является безопасность для
- 24. Таблетированные глюкокортикоиды не желательно использовать в первом
- 25. Основные принципы терапии БА у беременныхМаксимально
- 26. ПРЕПАРАТЫ ДЛЯ ЛЕЧЕНИЯ АСТМЫ, ПРОТИВОПОКАЗАННЫЕ ПРИ БЕРЕМЕННОСТИ
- 27. Ступенчатая терапия астмы (GINA 2002-2005)
- 28. Обострение БА: Клинические симптомы (нарастание одышки, свистящих
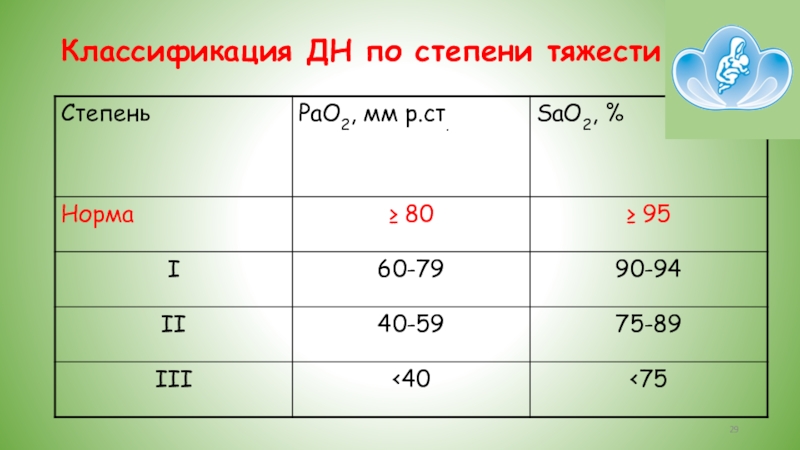
- 29. Классификация ДН по степени тяжести
- 30. Как оценивать статус оксигенации?У беременных женщин с БА необходимо поддерживать SрO2 > 95%
- 31. Кислород при тяжелом обострении бронхиальной астмы Прогрессирующая
- 32. Устройства доставки ингаляционных препаратовДозированные аэрозольные ингаляторы (1956)
- 33. Слайд 33
- 34. Препараты первой линии при тяжелом обострении
- 35. Ведение родов у беременных больных БА.
- 36. ТАКИМ ОБРАЗОМ: БА не является противопоказанием
Слайд 2Актуальность проблемы
Ежегодно в России регистрируется до 1,5 млн
При заболеваемости БА 1-4%, ежегодно рожают 15-60 тысяч больных бронхиальной астмой.
При заболеваемости аллергическим ринитом 10-14% количество беременных с АР составляет 150-200 тысяч.
Слайд 3 Факторы, предрасполагающие
к развитию бронхиальной
аллергены
инфекция верхних дыхательных путей
медикаменты (аспирин, β-адреноблокаторы)
факторы внешней среды
профессиональные факторы – холодный воздух, эмоциональный стресс, физические упражнения,
генетический фактор:
гены, возможно связанные с причиной астмы, расположены в 5, 6, 11, 12, 14 и 16 хромосомах и кодируют сродство к рецепторам IgE, продукцию цитокинов и рецепторы к антигенам Т-лимфоцитов,
рассматривается этиологическая роль мутации гена ADAM-33, расположенного на коротком плече хромосомы 20
Слайд 4Терминология
Жизненная емкость легких (ЖЕЛ) – максимальный объем воздуха, который можно медленно выдохнуть
Форсированная жизненная емкость легких (ФЖЕЛ) – максимальный объем воздуха, который человек способен выдохнуть вслед за максимальным вдохом. При этом дыхание производится с максимально возможными силой и скоростью.
Функциональная остаточная емкость легких – порция воздуха, которая может быть выдохнута после спокойного выдоха при расслаблении всех дыхательных мышц.
Объем форсированного выдоха за 1 с (ОФВ1) – объем воздуха, изгоняемый с максимальным усилием из легких в течение первой секунды выдоха после глубокого вдоха, то есть часть ФЖЕЛ за первую секунду. В норме равен 75% от ФЖЕЛ.
Пиковая объемная форсированная скорость выдоха (ПСВ) – максимальная объемная скорость, которую пациент может развить при форсированном выдохе. Показатель отражает проходимость дыхательных путей на уровне трахеи и крупных бронхов, зависит от мышечного усилия пациента. В норме величина составляет 400 (380–550) л/мин, при бронхиальной астме показатель равен 200 л/мин.
Средняя объемная скорость (максимальный поток середины выдоха) – скорость потока форсированного выдоха в его середине (25–75% ФЖЕЛ). Показатель информативен при выявлении ранних обструктивных нарушений, не зависит от усилия пациента.
Общая емкость легких (ОЕЛ) – это весь объем воздуха в грудной клетке после максимального вдоха.
Остаточный объем легких (ООЛ) – объем воздуха, остающегося в легких в конце максимального выдоха.
Слайд 5 Основные вопросы
Влияние беременности на течение бронхиальной астмы
Влияние бронхиальной
Влияние противоастматических препаратов на течение беременности и развитие плода
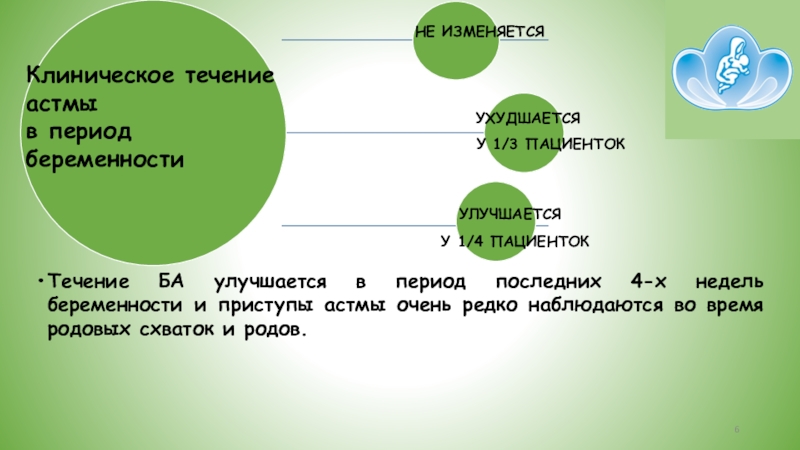
Слайд 6.
Течение БА улучшается в период последних 4-х недель беременности и
Клиническое течение
астмы
в период
беременности
НЕ ИЗМЕНЯЕТСЯ
УХУДШАЕТСЯ
УЛУЧШАЕТСЯ
У 1/3 ПАЦИЕНТОК
У 1/4 ПАЦИЕНТОК
Слайд 7Увеличение уровня свободного кортизола в крови противодействует воспалительным пусковым механизмам;
Увеличение концентрации
Увеличение концентрации бронхоконстрикторов (таких как простагландин F2α) может, наоборот, способствовать сужению бронхов;
Изменение в клеточном звене иммунитета нарушает материнский ответ на инфекцию.
Физиологические факторы, влияющие на течение бронхиальной астмы во время беременности
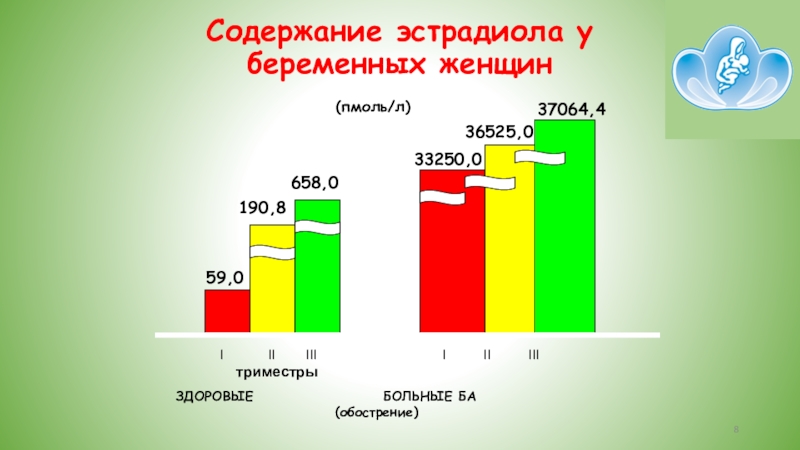
Слайд 8Содержание эстрадиола у беременных женщин
триместры
ЗДОРОВЫЕ БОЛЬНЫЕ БА
(обострение)
59,0
190,8
658,0
33250,0
36525,0
37064,4
(пмоль/л)
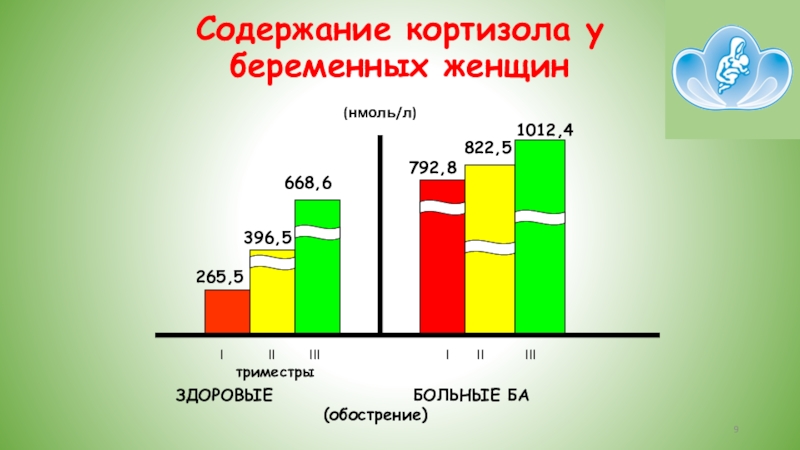
Слайд 9Содержание кортизола у беременных женщин
триместры
ЗДОРОВЫЕ БОЛЬНЫЕ БА
(обострение)
265,5
396,5
668,6
792,8
822,5
1012,4
(нмоль/л)
Слайд 10 ВЛИЯНИЕ АСТМЫ НА ТЕЧЕНИЕ БЕРЕМЕННОСТИ
На течение беременности
Токсикоз 2 - 3
Гипертензия 2,5 - 3,5
Рвота беременных 2,5
Отслойка плаценты 3 - 4
Кровотечения 2
На роды
Применение стимуляция 1,5
Кесарево сечение 1,5* - 3
Другие манипуляции
(вакуумная экстракция,
вскрытие плодного пузыря
и проч.) 1,5
На плод и новорожденного
Неонатальная смертность 2
Перинатальная смертность 2
Недоношенность 1,5 - 3
Низкий вес 1,5 - 9
Гипоксия 2
Транзиторная одышка
новорожденных 4
Слайд 11Признаки, указывающие на патологическую одышку при беременности
Указание на бронхиальную астму в
Сатурация кислорода при физической нагрузке менее 95%.
Повышение количества гемоглобина.
Тахикардия и тахипноэ.
Присутствие кашля, хрипов, обструктивный характер легочной функции.
Патологические данные рентгенографии легких.
Слайд 12ОСНОВНЫЕ ЗАДАЧИ
ПРИ ЛЕЧЕНИИ АСТМЫ У БЕРЕМЕННЫХ
1. Контроль симптомов
3. Поддержание нормальной или близкой к ней функции легких
4. Предупреждение обострений астмы
5. Предупреждение неблагоприятного влияния препаратов на плод, применяемых для лечения астмы.
6. Подготовка и правильное проведение родов или кесарева сечения.
Слайд 13
ПЛАН ЛЕЧЕНИЯ
БРОНХИАЛЬНОЙ АСТМЫ У БЕРЕМЕННЫХ
1. Объективая оценка и
2. Выявление и устранение влияния факторов, провоцируюших обострения астмы
3. Фармакотерапия астмы
4. Образование больных.
Слайд 14
ОСОБЕННОСТИ ОБРАЗОВАНИЯ
БЕРЕМЕННЫХ С АСТМОЙ
1. Смогу ли я с такой
Слайд 15Выявление и устранение факторов, провоцирующих обострение заболевания
Аллергены
Элиминация аллергенов -
Беспылевой режим, использование воздухоочистителей с фильтрами HEPA, противоаллергенные чехлы позволяют добиться существенного снижения уровня внутридомашних аллергенов.
Слайд 16Выявление и устранение факторов, провоцирующих обострение заболевания
Курение
Вероятность тяжелых обострений БА
Даже при пассивном
курении существенно снижается доставка плоду кислорода
Слайд 17Выявление и устранение факторов, провоцирующих обострение заболевания
Лекарственные препараты
Именно на молодой возраст
Слайд 18Выявление и устранение факторов, провоцирующих обострение заболевания
Инфекции
Вакцинация противогриппозной вакциной рекомендуется после
При необходимости назначения антибиотиков следует помнить, что беременным противопоказаны тетрациклины, фторхинолоны и аминогликозиды.
Препаратами выбора при
лечении бактериальных инфекций при беременности является амоксициллин, макролиды.
Слайд 19МАКРОЛИДЫ ПРИ БЕРЕМЕННОСТИ
И ПРИ КОРМЛЕНИИ ГРУДЬЮ
При беременности
ПРОТИВОПОКАЗАНЫ ПРИМЕНЯЮТСЯ
–
Страчунский Л.С., Козлов С.Н., Белоусов Ю.Б., ред.
Практическое руководство по антиинфекционной терапии, 2002 г.
Слайд 20Мониторинг функции легких у матери
У беременных для удовлетворения потребности
Однако, показатели проходимости бронхов (ОФВ1, ПСВ ) при беременности не изменяются. В связи с этим, оценка ОФВ1 или ПСВ является эффективным индикатором проходимости бронхов у беременных больных БА.
Слайд 21Мониторинг плода
Рекомендуется ранняя сонография для последующей оценки развития плода.
Рекомендуется ежедневный подсчет "пинков ногой" и ежедневная оценка активности плода. Кроме этого, мониторинг плода проводится во время обострения БА и родов.
Постоянный мониторинг необходим при неконтролируемом и тяжелом течении БА, а также в случаях, когда результаты состояния плода вызывает беспокойство.
Слайд 22ЛЕЧЕНИЕ БРОНХИАЛЬНОЙ АСТМЫ У БЕРЕМЕННЫХ:
установлено, что противоастматические препараты: β2-адреностимуляторы, кромогликат натрия
Бэрнс П., Годфри С., 2003
Слайд 23В настоящее время доказанной является безопасность для плода и
Единственный ИГКС, выпускаемый в виде суспензии для небулайзерной терапии, зарегистрированный в России.
Обладает выраженным местным противовоспалительным действием на слизистую бронхов уже через 1,5 часа, что значительно раньше, чем при парентеральном применении ГКС (3-6 часов).
В результате происходит:
- сужение сосудов,
снижение бронхиального кровотока,
уменьшение экссудации плазмы и
продукции мокроты,
торможение миграции воспалительных клеток и выброса медиаторов
Слайд 24Таблетированные глюкокортикоиды не желательно использовать в первом триместре беременности.
Из системных
Дексаметазон, наоборот, хорошо проникает через плаценту.
Слайд 25Основные принципы
терапии БА у беременных
Максимально использовать немедикаментозные методы терапии (элиминация
Помнить, что основную опасность для развивающегося плода представляет гипоксия как следствие неконтролируемого течения бронхиальной астмы
Избегать назначения даже самых современных препаратов, если их безопасность в отношении плода не доказана
Использовать минимально необходимые дозы показанных препаратов, достаточные для контроля астмы, позволяющие исключить развитие гипоксии
Изменять терапию БА у женщин по возможности до зачатия
Использовать путь введения препаратов, при котором достигается наиболее низкая концентрация препарата в крови.
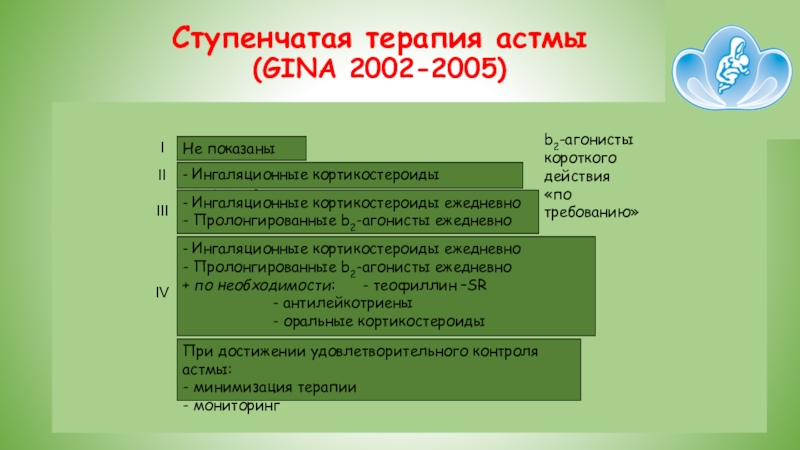
Слайд 27Ступенчатая терапия астмы (GINA 2002-2005)
Не показаны
- Ингаляционные кортикостероиды ежедневно
- Ингаляционные кортикостероиды ежедневно
- Пролонгированные b2-агонисты ежедневно
- Ингаляционные кортикостероиды ежедневно
- Пролонгированные b2-агонисты ежедневно
+ по необходимости: - теофиллин –SR
- антилейкотриены
- оральные кортикостероиды
При достижении удовлетворительного контроля астмы:
- минимизация терапии
- мониторинг
b2-агонисты короткого
действия
«по требованию»
I
II
III
IV
Слайд 28Обострение БА:
Клинические симптомы (нарастание одышки, свистящих хрипов, удушья, кашля);
Функциональные
Повышение потребности в использовании лекарственных препаратов.
Слайд 30Как оценивать статус оксигенации?
У беременных женщин
с БА необходимо
поддерживать
SрO2
Слайд 31Кислород при тяжелом обострении бронхиальной астмы
Прогрессирующая гипоксемия является наиболее важной
Назначение О2 является первым шагом терапии больного с ТОА
b2-агонисты у больных с ТОА могут усугубить гипоксемию
При небулизации b2-агонистов у больных с ТОА в качестве рабочего газа должен использоваться О2
Inwald D et al. BMJ 2001; 323: 98- 100
Слайд 32Устройства доставки ингаляционных препаратов
Дозированные аэрозольные ингаляторы (1956) (-/+
спейсер)
Порошковые ингаляторы
Небулайзеры (более 100 лет)
Ультразвуковые
Струйные
Небулайзеры, синхронизированные с дыханием (дозиметрические) (аэрозоль - только во время вдоха - выход во время вдоха 100%),
разновидность - адаптивное устройство доставки - депозиция до 60%
Небулайзеры, активируемые вдохом (Вентури) (аэрозоль - во время всего дыхательного цикла) (депозиция-около 20%)
Конвекционные (обычные) небулайзеры - депозиция до 10%
использующие струю
газа (воздух или кислород)
использующие энергию
колебания пьезокристаллов
Слайд 33 Небулайзерная терапия
Преимущества:
не требуется координации вдоха и ингаляции
техника ингаляции легко выполнима для детей, пожилых и
тяжелых больных
создание аэрозоля с оптимальным размером частиц
отсутствие фреона и других пропеллентов
простота и удобство применения
непревзойденно-быстрое купирование приступов удушья
возможность использования при жизнеугрожающих
состояниях
доставка терапевтической дозы необходимого вещества
улучшение взаимного сотрудничества с пациентом
Слайд 34Препараты первой линии
при тяжелом обострении астмы
Патогенез
Бронхоконстрикция
Воспаление/
гиперпродукция секрета
Дисбаланс вентиляции/перфузии
Терапия
Ингаляционные
Кортикостероиды
Кислород
Слайд 35
Ведение родов у беременных больных БА.
1. Контроль за состоянием плода
Электронное мониторирование плода проводится с момента
поступления в родильный дом. Если БА хорошо контролируется,
и больная не относится к группе риска, постоянный мониторинг плода не требуется. Во время родов постоянно проводится мониторирование плода. У роженицы оценивают SрO2, ОФВ1 или ПСВ с начала родовой деятельности и каждые последующие 12 часов. При обострении БА, эти показатели оценивают в динамике терапии.
2.Больные продолжают получать базисную терапию (иГКС, пролонгированные бронхолитики), которую они получали до родов.
3.Если беременная ранее получала системные стероиды, рекомендуется введение гидрокортизона каждые 8 часов в течении родов, и в течении 24 часов после рождения ребенка.
4. Адекватная аналгезия в родах уменьшает верояность бронхоспазма.
Слайд 36ТАКИМ ОБРАЗОМ:
БА не является противопоказанием для беременности
Основным
При контролируемой БА течение беременности и ее исходы практически не отличаются он таковых у не страдающих астмой беременных