- Главная
- Разное
- Образование
- Спорт
- Естествознание
- Природоведение
- Религиоведение
- Французский язык
- Черчение
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, фоны, картинки для презентаций
- Экология
- Экономика
Презентация, доклад на тему асфиксия новорожденных
Содержание
- 1. асфиксия новорожденных
- 2. Асфиксия новорожденных – это заболевание, в основе
- 3. Факторы развития асфиксии:Заболевания матери, сопровождающиеся недостатком кислорода
- 4. Три степени асфиксии:I степень – легкаяII степень – средней тяжестиIII степень – тяжелая
- 5. Асфиксия легкой степениОбщее состояние средней тяжести, отмечается
- 6. Асфиксия средней степени тяжести (синяя) Общее состояние
- 7. Асфиксия тяжелой степени тяжести (белая) Общее состояние
- 8. Шкала Апгар1. Окраска кожи.2. Мышечный тонус.3. Дыхание4. Сердцебиение.Рефлекторная возбудимость.Каждый признак оценивают
- 9. Общая оценкаСкладывается из суммы баллов по каждому
- 10. Для принятия решения о начале реанимационных
- 11. Реанимация
- 12. Первый этап реанимацииПервичная обработка новорожденного проводится всем
- 13. Оценка дыхания Если оно нормальное, переходят к
- 14. Оценка частоты сердечных сокращений Если ЧСС более
- 15. Второй этап реанимацииИскусственная вентиляция легких (ИВЛ) можно
- 16. Третий этап реанимацииНепрямой массаж сердца проводится для
- 17. Если ЧСС не достигла 100 в минуту
- 18. ПрофилактикаОхрана репродуктивного здоровья девочки - будущей матери.Планирование
- 19. Спасибо за внимание!
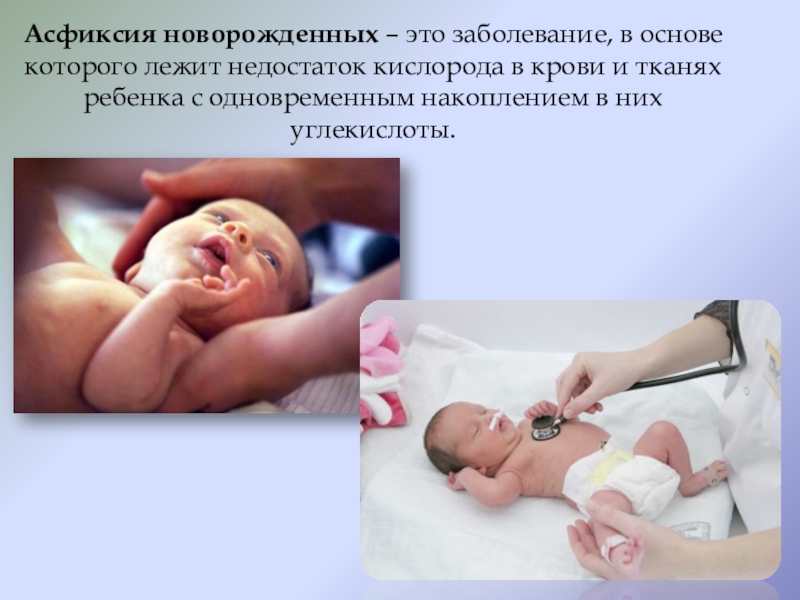
Асфиксия новорожденных – это заболевание, в основе которого лежит недостаток кислорода в крови и тканях ребенка с одновременным накоплением в них углекислоты.
Слайд 2Асфиксия новорожденных – это заболевание, в основе которого лежит недостаток кислорода
в крови и тканях ребенка с одновременным накоплением в них углекислоты.
Слайд 3Факторы развития асфиксии:
Заболевания матери, сопровождающиеся недостатком кислорода (анемия, сердечная и дыхательная
недостаточность и др.)
Акушерская патология (токсикозы, нефропатия беременных, быстрые роды, роды в ягодичном и тазовом предлежании, затяжные роды, использование акушерских щипцов и вакуум экстрактора, аномалии плаценты, преждевременная отслойка плаценты, обвитие пуповины вокруг шеи ребенка и др.)
Органические поражения жизненно важных органов или внутриутробное инфицирование плода
Воздействие неблагоприятных факторов (токсических, экологических, алкоголя, никотина, лекарственных средств и др.)
Акушерская патология (токсикозы, нефропатия беременных, быстрые роды, роды в ягодичном и тазовом предлежании, затяжные роды, использование акушерских щипцов и вакуум экстрактора, аномалии плаценты, преждевременная отслойка плаценты, обвитие пуповины вокруг шеи ребенка и др.)
Органические поражения жизненно важных органов или внутриутробное инфицирование плода
Воздействие неблагоприятных факторов (токсических, экологических, алкоголя, никотина, лекарственных средств и др.)
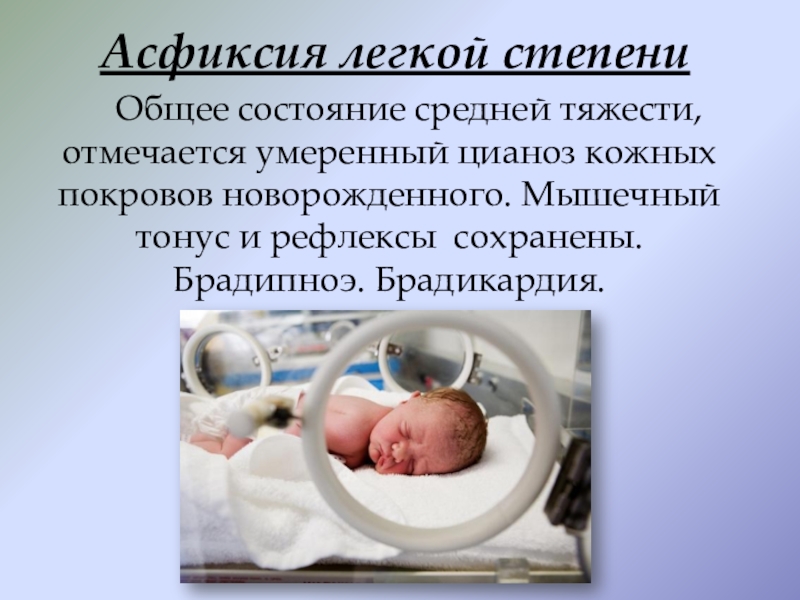
Слайд 5Асфиксия легкой степени
Общее состояние средней тяжести, отмечается умеренный цианоз кожных покровов
новорожденного. Мышечный тонус и рефлексы сохранены. Брадипноэ. Брадикардия.
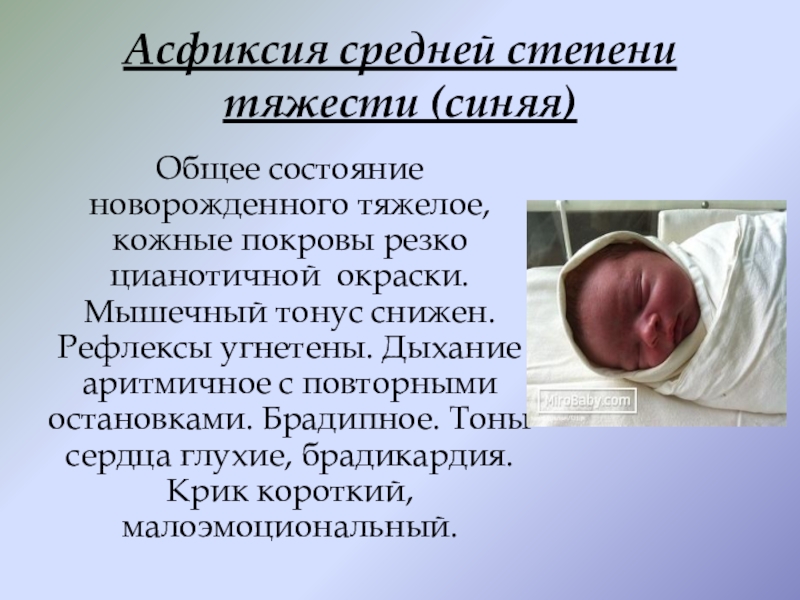
Слайд 6Асфиксия средней степени тяжести (синяя)
Общее состояние новорожденного тяжелое, кожные покровы
резко цианотичной окраски. Мышечный тонус снижен. Рефлексы угнетены. Дыхание аритмичное с повторными остановками. Брадипное. Тоны сердца глухие, брадикардия. Крик короткий, малоэмоциональный.
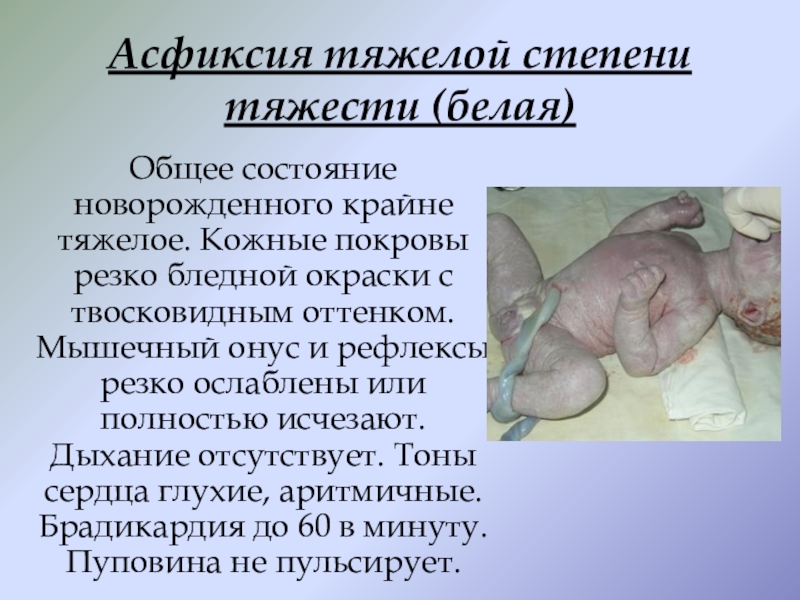
Слайд 7Асфиксия тяжелой степени тяжести (белая)
Общее состояние новорожденного крайне тяжелое. Кожные
покровы резко бледной окраски с твосковидным оттенком. Мышечный онус и рефлексы резко ослаблены или полностью исчезают. Дыхание отсутствует. Тоны сердца глухие, аритмичные. Брадикардия до 60 в минуту. Пуповина не пульсирует.
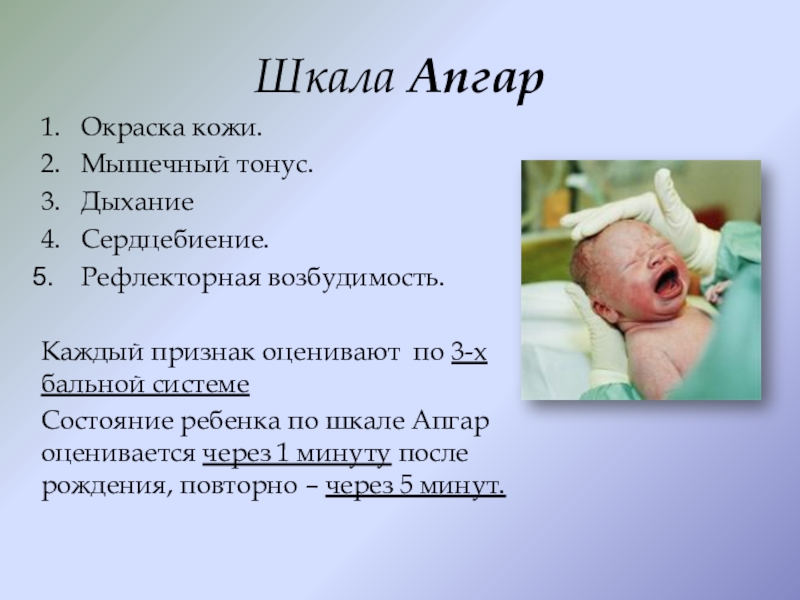
Слайд 8Шкала Апгар
1. Окраска кожи.
2. Мышечный тонус.
3. Дыхание
4. Сердцебиение.
Рефлекторная возбудимость.
Каждый признак оценивают по 3-х бальной системе
Состояние
ребенка по шкале Апгар оценивается через 1 минуту после рождения, повторно – через 5 минут.
Слайд 9Общая оценка
Складывается из суммы баллов по каждому признаку в отдельности:
Общая оценка
0 – означает клиническую смерть.
Общая оценка 1, 2, 3 - очень тяжелое состояние.
Общая оценка 4, 5 – тяжелое состояние.
Общая оценка 6, 7 – среднетяжелое состояние.
Общая оценка 8, 9, 10 – удовлетворительное состояние.
Общая оценка 1, 2, 3 - очень тяжелое состояние.
Общая оценка 4, 5 – тяжелое состояние.
Общая оценка 6, 7 – среднетяжелое состояние.
Общая оценка 8, 9, 10 – удовлетворительное состояние.
Слайд 10 Для принятия решения о начале реанимационных мероприятий не следует ждать
одну минуту, а достаточно оценить три основных показателя:
1. Характер дыхания
2. Частоту сердечных сокращений
3. Цвет кожных покровов
1. Характер дыхания
2. Частоту сердечных сокращений
3. Цвет кожных покровов
Слайд 12Первый этап реанимации
Первичная обработка новорожденного проводится всем новорожденным детям и должна
длится не более 20 секунд. Она предполагает следующие мероприятия:
при рождении головки ребенка быстро отсосать содержимое изо рта и носа;
отделить ребенка от матери;
поместить ребенка под источник лучистого тепла и быстро, тщательно обтереть его теплой стерильной пеленкой;
придать ребенку правильное положение (слегка запрокинуть головку, подложить под плечики валик);
освободить дыхательные пути (повторно отсосать слизь из полости рта и носа);
простимулировать дыхание (тактильная стимуляция);
произвести оценку ребенка по трем жизненно важным критериям (дыхание, ЧСС, цвет кожных покровов).
при рождении головки ребенка быстро отсосать содержимое изо рта и носа;
отделить ребенка от матери;
поместить ребенка под источник лучистого тепла и быстро, тщательно обтереть его теплой стерильной пеленкой;
придать ребенку правильное положение (слегка запрокинуть головку, подложить под плечики валик);
освободить дыхательные пути (повторно отсосать слизь из полости рта и носа);
простимулировать дыхание (тактильная стимуляция);
произвести оценку ребенка по трем жизненно важным критериям (дыхание, ЧСС, цвет кожных покровов).
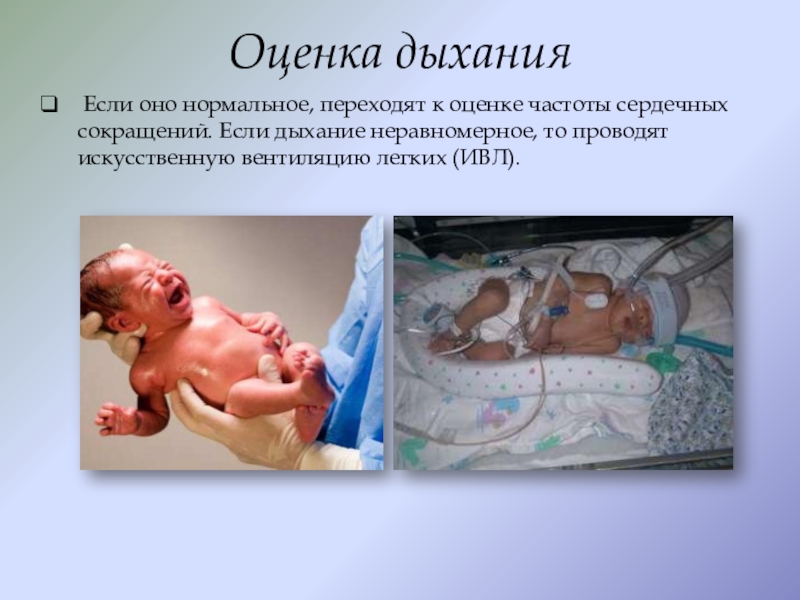
Слайд 13Оценка дыхания
Если оно нормальное, переходят к оценке частоты сердечных сокращений.
Если дыхание неравномерное, то проводят искусственную вентиляцию легких (ИВЛ).
Слайд 14Оценка частоты сердечных сокращений
Если ЧСС более 100 ударов в минуту,
переходят к оценке цвета кожных покровов. Если менее 100, то проводят ИВЛ.
Оценка цвета кожных покровов
Если есть центральный цианоз, ребенку проводят оксигенотерапию и парентеральное введение лекарственных средств под контролем лабораторного мониторинга (оценка кислотно-основного состояния крови и гематокрита).
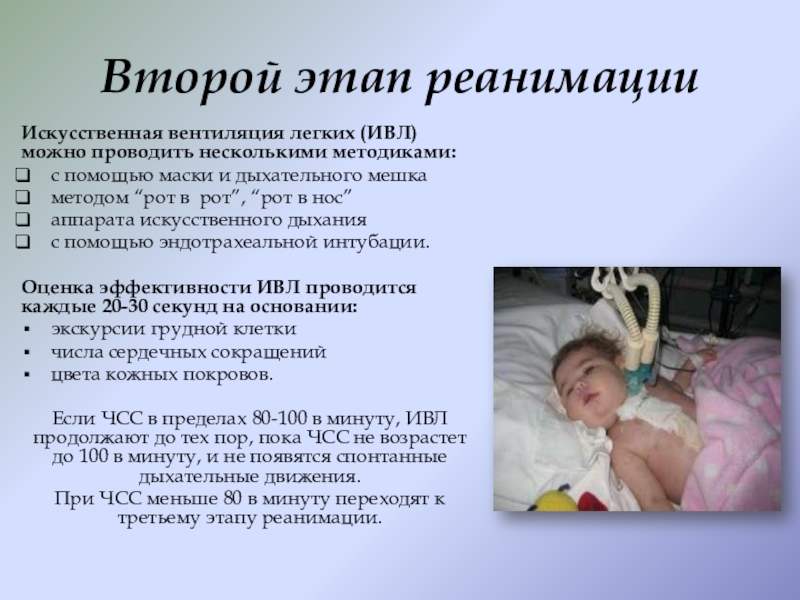
Слайд 15Второй этап реанимации
Искусственная вентиляция легких (ИВЛ) можно проводить несколькими методиками:
с помощью
маски и дыхательного мешка
методом “рот в рот”, “рот в нос”
аппарата искусственного дыхания
с помощью эндотрахеальной интубации.
Оценка эффективности ИВЛ проводится каждые 20-30 секунд на основании:
экскурсии грудной клетки
числа сердечных сокращений
цвета кожных покровов.
Если ЧСС в пределах 80-100 в минуту, ИВЛ продолжают до тех пор, пока ЧСС не возрастет до 100 в минуту, и не появятся спонтанные дыхательные движения.
При ЧСС меньше 80 в минуту переходят к третьему этапу реанимации.
методом “рот в рот”, “рот в нос”
аппарата искусственного дыхания
с помощью эндотрахеальной интубации.
Оценка эффективности ИВЛ проводится каждые 20-30 секунд на основании:
экскурсии грудной клетки
числа сердечных сокращений
цвета кожных покровов.
Если ЧСС в пределах 80-100 в минуту, ИВЛ продолжают до тех пор, пока ЧСС не возрастет до 100 в минуту, и не появятся спонтанные дыхательные движения.
При ЧСС меньше 80 в минуту переходят к третьему этапу реанимации.
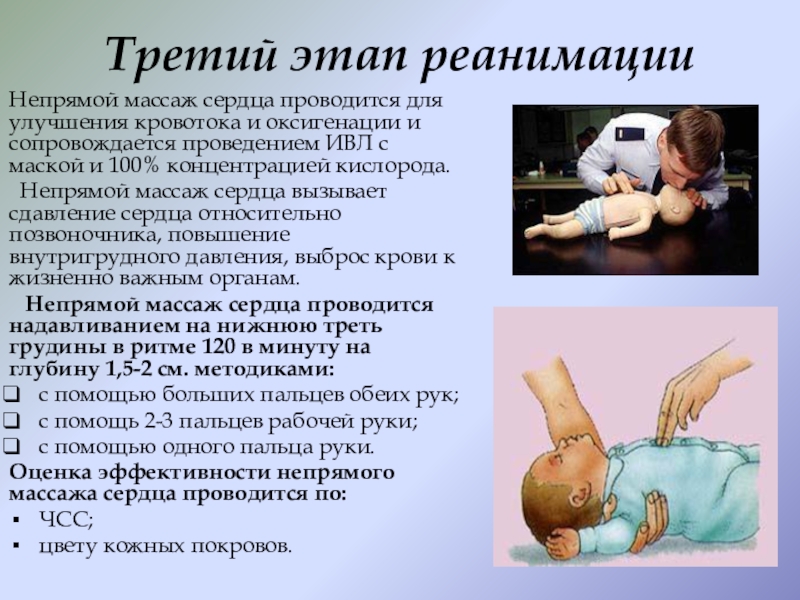
Слайд 16Третий этап реанимации
Непрямой массаж сердца проводится для улучшения кровотока и оксигенации
и сопровождается проведением ИВЛ с маской и 100% концентрацией кислорода.
Непрямой массаж сердца вызывает сдавление сердца относительно позвоночника, повышение внутригрудного давления, выброс крови к жизненно важным органам.
Непрямой массаж сердца проводится надавливанием на нижнюю треть грудины в ритме 120 в минуту на глубину 1,5-2 см. методиками:
с помощью больших пальцев обеих рук;
с помощь 2-3 пальцев рабочей руки;
с помощью одного пальца руки.
Оценка эффективности непрямого массажа сердца проводится по:
ЧСС;
цвету кожных покровов.
Непрямой массаж сердца вызывает сдавление сердца относительно позвоночника, повышение внутригрудного давления, выброс крови к жизненно важным органам.
Непрямой массаж сердца проводится надавливанием на нижнюю треть грудины в ритме 120 в минуту на глубину 1,5-2 см. методиками:
с помощью больших пальцев обеих рук;
с помощь 2-3 пальцев рабочей руки;
с помощью одного пальца руки.
Оценка эффективности непрямого массажа сердца проводится по:
ЧСС;
цвету кожных покровов.
Слайд 17Если ЧСС не достигла 100 в минуту через 30 секунд от
начала введения, то необходимо ввести адреналин, продолжить введение растворов для восполнения объема циркулирующей крови, проводить ИВЛ и массаж сердца. Если нет положительного эффекта, начинают введение допамина 0,5% раствор 5-20 мкг. на кг. массы тела.
В случае тяжелого состояния ребенка после проведения первичной реанимации и медленного восстановления жизненно важных функций, показан его перевод в отделение реанимации новорожденных. Если через 20 минут у ребенка не появляется самостоятельного дыхания и сохраняется стойкая брадикардия, то вероятно тяжелое повреждение мозга.
В случае тяжелого состояния ребенка после проведения первичной реанимации и медленного восстановления жизненно важных функций, показан его перевод в отделение реанимации новорожденных. Если через 20 минут у ребенка не появляется самостоятельного дыхания и сохраняется стойкая брадикардия, то вероятно тяжелое повреждение мозга.
Слайд 18Профилактика
Охрана репродуктивного здоровья девочки - будущей матери.
Планирование беременности.
Санация хронических очагов инфекции.
Регулярное
наблюдение в женской консультации во время беременности.
Отказ беременной женщины от вредных привычек.
Охрана труда беременной женщины.
Своевременная госпитализация беременной при прогнозировании асфиксии.
Бережное ведение родов.
Отказ беременной женщины от вредных привычек.
Охрана труда беременной женщины.
Своевременная госпитализация беременной при прогнозировании асфиксии.
Бережное ведение родов.