- Главная
- Разное
- Образование
- Спорт
- Естествознание
- Природоведение
- Религиоведение
- Французский язык
- Черчение
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, фоны, картинки для презентаций
- Экология
- Экономика
Презентация, доклад по биологии СПИД
Содержание
- 1. Презентация по биологии СПИД
- 2. Синдром приобретённого иммунного дефицита (СПИД)Aquired Immunodeficiency Syndrom (AIDS)
- 3. СПИД как отдельное заболевание регистрируется с 1981
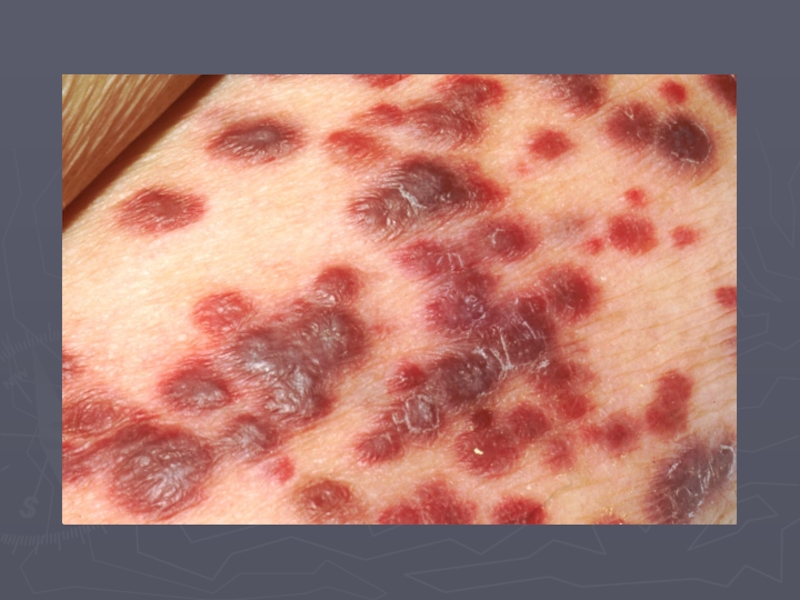
- 4. Саркома Капоши
- 5. Слайд 5
- 6. Происхождение ВИЧВирус возник в АфрикеВИЧ сходен с
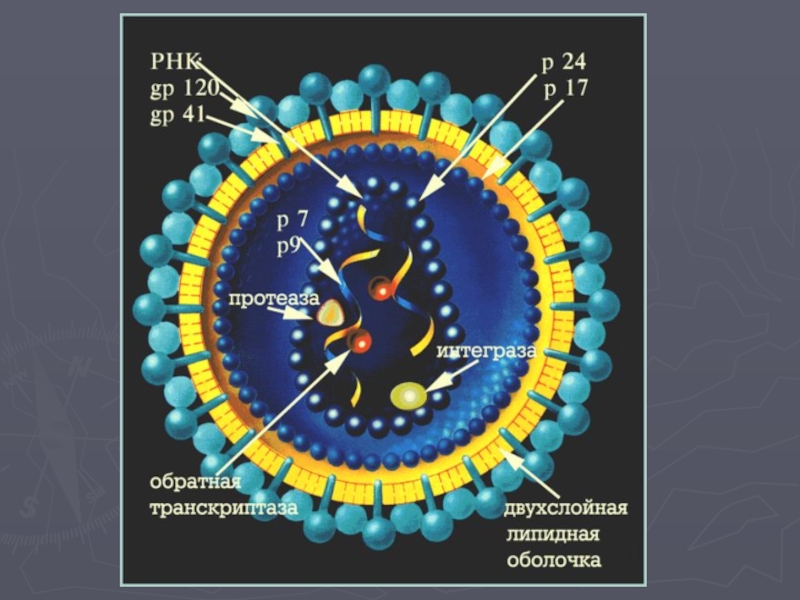
- 7. КлассификацияВИЧ относят к семейству ретровирусов, роду лентивирусов
- 8. Слайд 8
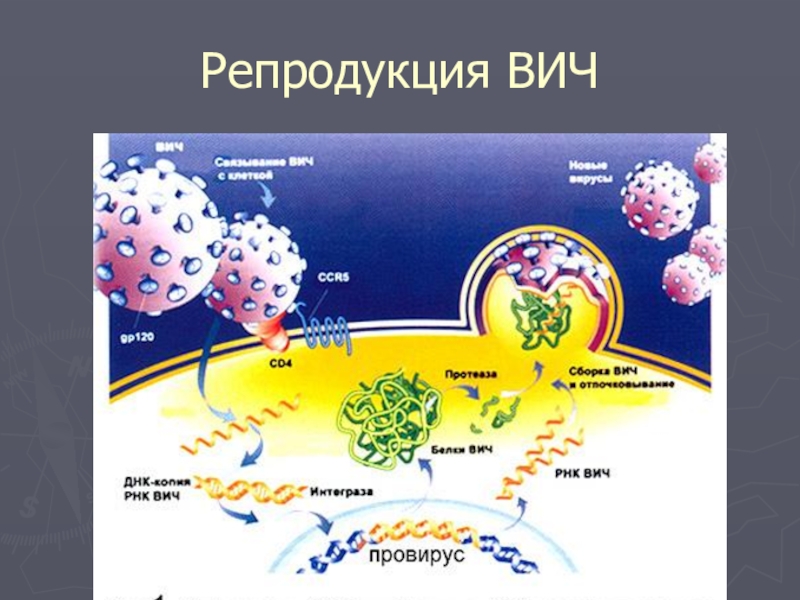
- 9. Репродукция ВИЧ
- 10. Активацию провируса вызывает пролиферация Т-лимфоцитаСначала происходит транскрипция
- 11. Слайд 11
- 12. Основные пути передачи ВИЧ 1. Половой (гомосексуальный.
- 13. Редкие случаи зараженияПрофессиональный и бытовой — заражение через
- 14. Стадии заболеванияПериод сероконверсии ( до появления антител)
- 15. 3. Стадия бессимптомного носительства (2-10 и более
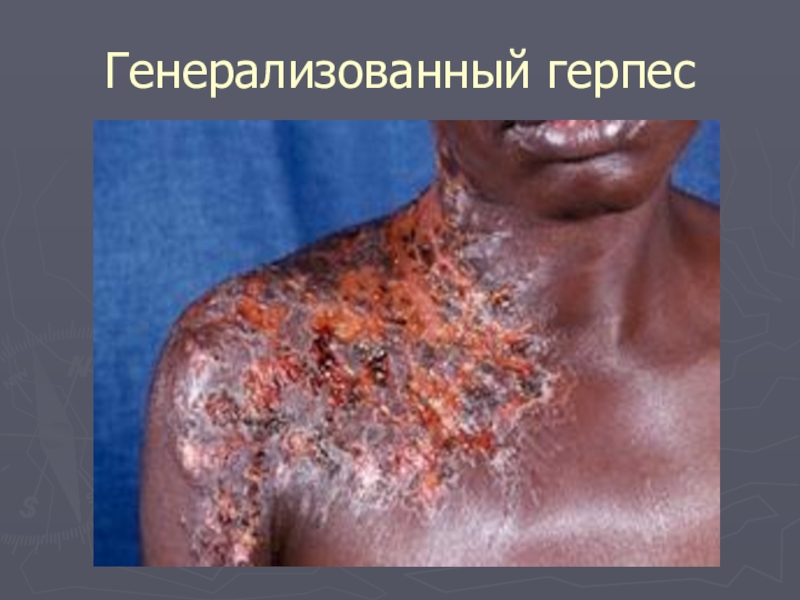
- 16. Генерализованный герпес
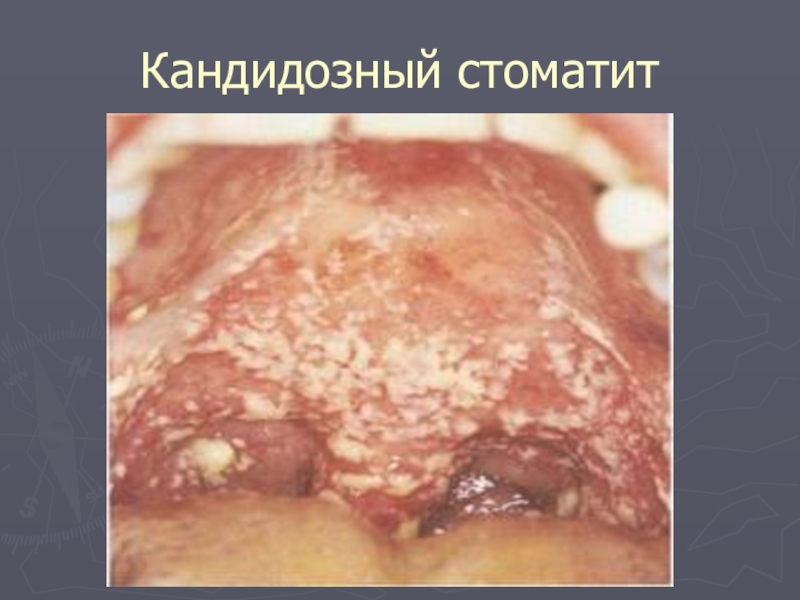
- 17. Кандидозный стоматит
- 18. 6. СПИД – терминальная стадия Опухолевые заболевания
- 19. Больной в терминальной стадии
- 20. Методы диагностики ВИЧ 1. Основной метод диагностики
- 21. 2. Детекция ВИЧ (в культуре клеток — выполняется
- 22. Лечение - антиретровирусная терапия (АРТ) 1.
- 23. 2. Ненуклеозидный ингибитор ОТ невирапин
- 24. ВИЧ и беременностьВ отсутствии терапии, риск инфицирования
- 25. Профилактика СПИДаЕсли произошёл контакт слизистой оболочки или
- 26. Слайд 26
Синдром приобретённого иммунного дефицита (СПИД)Aquired Immunodeficiency Syndrom (AIDS)
Слайд 3СПИД как отдельное заболевание регистрируется с 1981 г.
В 1982г. впервые для
обозначения новой болезни был предложен термин СПИД (AIDS)
Вирус иммунодефицита человека – ВИЧ, был открыт в 1983 г. независимо в в двух лабораториях:
- в Институте Пастера в Париже Люком Монтанье
- в Национальном институте рака в США Робертом Галло
Вирус иммунодефицита человека – ВИЧ, был открыт в 1983 г. независимо в в двух лабораториях:
- в Институте Пастера в Париже Люком Монтанье
- в Национальном институте рака в США Робертом Галло
Слайд 6Происхождение ВИЧ
Вирус возник в Африке
ВИЧ сходен с лимфотропным вирусом мартышек
В 60
гг. вирус преодолел внутривидовой барьер и стал вызывать заболевание у человека
В Зимбабве, Гаити в банке крови обнаружены ВИЧ-положительные сыворотки 1957г.
В центральной Африке ВИЧ поражено до 25% населения
В Зимбабве, Гаити в банке крови обнаружены ВИЧ-положительные сыворотки 1957г.
В центральной Африке ВИЧ поражено до 25% населения
Слайд 7Классификация
ВИЧ относят к семейству ретровирусов, роду лентивирусов (lente — медленный)
Для
лентивирусов характерен длительный инкубационный период - от 2 до 10 и более лет
Слайд 10Активацию провируса вызывает пролиферация Т-лимфоцита
Сначала происходит транскрипция провируса, в результате которой
образуются новые вирусные РНК
В рибосомах клетки на вирусной РНК начинают синтезироваться вирусные белки.
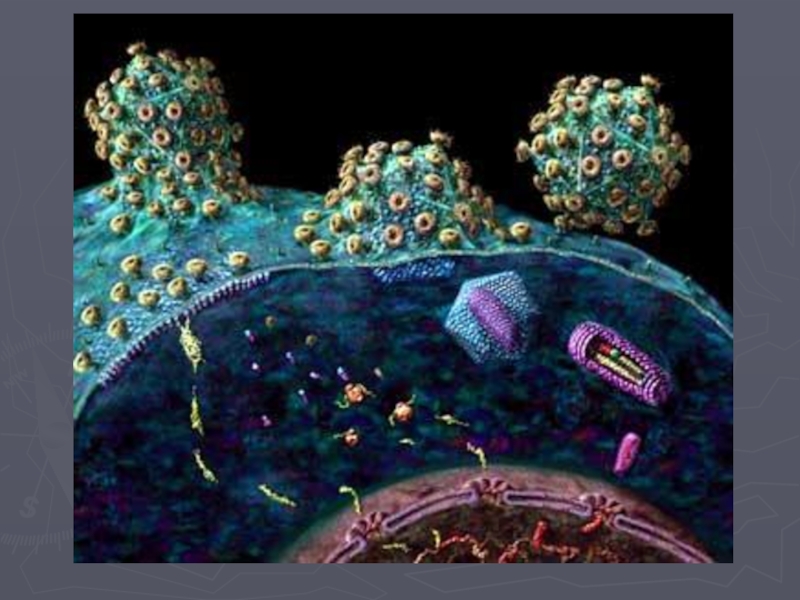
Сборка ВИЧ и выход из клетки
В рибосомах клетки на вирусной РНК начинают синтезироваться вирусные белки.
Сборка ВИЧ и выход из клетки
Слайд 12Основные пути передачи ВИЧ
1. Половой (гомосексуальный. Половой (гомосексуальный (70%) и
гетеросексуальный (30%))
2. Инъекционный и инструментальный — при использовании загрязненных вирусом игл, катетеров и т. п.
Гемотрансфузионный
Перинатальный
Заражение ребенка инфицированным молоком матери
Трансплантационный
2. Инъекционный и инструментальный — при использовании загрязненных вирусом игл, катетеров и т. п.
Гемотрансфузионный
Перинатальный
Заражение ребенка инфицированным молоком матери
Трансплантационный
Слайд 13Редкие случаи заражения
Профессиональный и бытовой — заражение через поврежденные кожные покровы и
слизистые оболочки людей, контактирующих с кровьюПрофессиональный и бытовой — заражение через поврежденные кожные покровы и слизистые оболочки людей, контактирующих с кровью или некоторыми секретами (слизью из влагалища, грудным молоком, спермой, отделяемым из ран) больных ВИЧ-инфекцией.
ВИЧ не передается при бытовых контактах через слюнуВИЧ не передается при бытовых контактах через слюну, слёзную жидкость и воздушно-капельным путем, а также через воду или пищу
ВИЧ не передается при бытовых контактах через слюнуВИЧ не передается при бытовых контактах через слюну, слёзную жидкость и воздушно-капельным путем, а также через воду или пищу
Слайд 14Стадии заболевания
Период сероконверсии ( до появления антител) — от 3-х недель
до 3 – 6 месяцев.
1.Инкубация – от 2 недель до 3 месяцев (до года)
2. Стадия острого заболевания (у 50% инфицированных) – повышение температуры, фарингит, стоматит, воспаление лимфатических узлов, диспепсия, крапивница. Продолжается 2-3 недели. Проходит без лечения.
1.Инкубация – от 2 недель до 3 месяцев (до года)
2. Стадия острого заболевания (у 50% инфицированных) – повышение температуры, фарингит, стоматит, воспаление лимфатических узлов, диспепсия, крапивница. Продолжается 2-3 недели. Проходит без лечения.
Слайд 153. Стадия бессимптомного носительства (2-10 и более лет)
4. ПГЛ (персистирующая генерализованая
лимфоаденопатия) –увеличение всех групп лимфоузлов (3-6 месяцев)
5. СПИД-ассоциированный комплекс – диарея, слабость, лихорадка, потеря веса, неврологические нарушения, кандидозы, герпес и др. (1-2 года)
5. СПИД-ассоциированный комплекс – диарея, слабость, лихорадка, потеря веса, неврологические нарушения, кандидозы, герпес и др. (1-2 года)
Слайд 186. СПИД – терминальная стадия
Опухолевые заболевания и тяжелые опортунистические инфекции
(туберкулез, токсоплазмоз, криптококкоз, цитомегаловирусная инфекция и др.), от которых больной и погибает. (1-2 года)
Слайд 20Методы диагностики ВИЧ
1. Основной метод диагностики -обнаружение специфических антител к ВИЧ
Обнаруживаются
фактически у 99 % ВИЧ-инфицированных
Антитела отсутствуют:
- в первые 3 недели – 3 месяца после заражения
- в терминальной стадии
Антитела отсутствуют:
- в первые 3 недели – 3 месяца после заражения
- в терминальной стадии
Слайд 212. Детекция ВИЧ (в культуре клеток — выполняется только в специализированных лабораториях
3 уровня биологической безопасности)
3. Обнаружение Аг ВИЧ (антиген p24 и др.) методом ИФА
4. Обнаружение РНК или ДНК ВИЧ или вирусная нагрузка методом ПЦР
3. Обнаружение Аг ВИЧ (антиген p24 и др.) методом ИФА
4. Обнаружение РНК или ДНК ВИЧ или вирусная нагрузка методом ПЦР
Слайд 22Лечение - антиретровирусная терапия (АРТ)
1. Нуклеозидные ингибиторы ОТ
Зидовудин
(Retrovir, ZDV, AZT) -первый антиретровирусный препарат – применяется с 1987 г.
Зальцитабин, ламивудин и ставудин – менее токсичные препараты (1991-1994)
Зальцитабин, ламивудин и ставудин – менее токсичные препараты (1991-1994)
Слайд 232. Ненуклеозидный ингибитор ОТ
невирапин (1996)
3. Ингибиторы протеазы
саквинавир, индинавир (1995-1996)
их применение привело к значительному удлинению продолжительности жизни
Слайд 24ВИЧ и беременность
В отсутствии терапии, риск инфицирования новорожденного от ВИЧ-положительной матери
составляет от 15 до 25 %.
Применение профилактики двумя препаратами снижает риск заражения ребенка до 3-8 %.
Применение профилактики двумя препаратами снижает риск заражения ребенка до 3-8 %.
Слайд 25Профилактика СПИДа
Если произошёл контакт слизистой оболочки или поврежденной кожи медицинского работника
с биологической жидкостью, потенциально содержащей ВИЧ, следует: 1.обработать 70% спиртом, 3% перекисью 2.незамедлительно ( в первые три часа) начать курс постконтактной профилактики антиретровирусными препаратами, что позволит в несколько раз снизить вероятность инфицирования