- Главная
- Разное
- Образование
- Спорт
- Естествознание
- Природоведение
- Религиоведение
- Французский язык
- Черчение
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, фоны, картинки для презентаций
- Экология
- Экономика
Презентация, доклад по Биологии на тему Вирусы. Краснуха
Содержание
- 1. Презентация по Биологии на тему Вирусы. Краснуха
- 2. ИсторияВпервые краснуха была описана в 1740 г. немецким
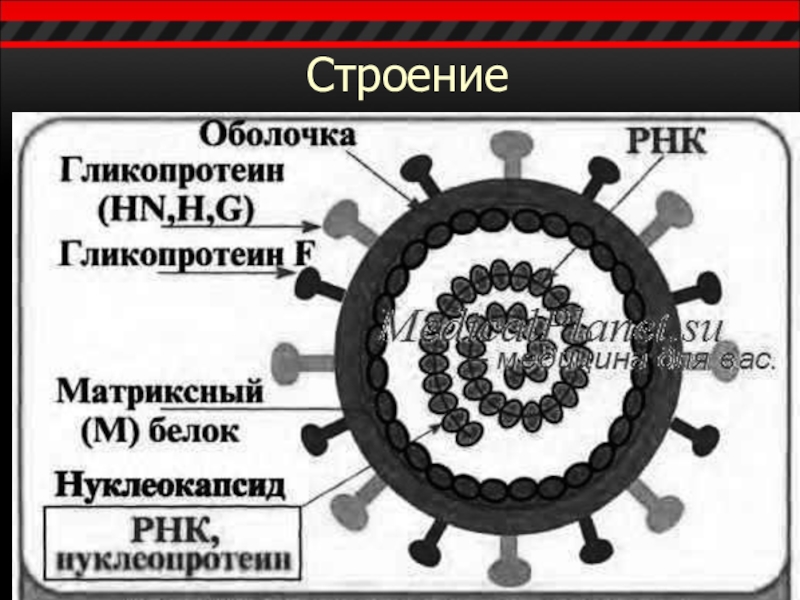
- 3. Строение
- 4. Механизм развития Входные ворота для
- 5. Краснуха – острая вирусная антропонозная инфекцияПроявляющаяся:Увеличением
- 6. Актуальность краснухи в мире Заболевание распространено повсеместно.
- 7. АнтигеныВнутренний (сердцевидный) – комплементсвязывающий нуклеопротеин, ассоциированный с капсидом.Наружный АГ – гемаглютинин связан с суперкапсидом.
- 8. Классификация Приобретенная краснуха:Типичная форма. Протекает с типичными
- 9. КлассификацияВрожденная краснуха: Развивается при внутриутробном заражении.
- 10. Патогенез В случае приобретенной инфекции: Входные ворота
- 11. Патогенез Патогенез поражений плода при
- 12. Локализация сыпи при краснухе Сыпь имеет вид
- 13. Лечение краснухиВ большинстве случаев при легком течении
- 14. Осложнения при краснухеРазвитие осложнений связано с длительным
- 15. Специфическая профилактика
- 16. Спасибо за внимание!
ИсторияВпервые краснуха была описана в 1740 г. немецким терапевтом Ф. Хофманом. В 1881 г. заболевание официально выделено в отдельную нозологическую форму. В 1938 г. японские исследователи доказали вирусную природу инфекции, заразив волонтёров фильтратом отделяемого носоглотки. Возбудитель краснухи выделен в
Слайд 2История
Впервые краснуха была описана в 1740 г. немецким терапевтом Ф. Хофманом. В
1881 г. заболевание официально выделено в отдельную нозологическую форму. В 1938 г. японские исследователи доказали вирусную природу инфекции, заразив волонтёров фильтратом отделяемого носоглотки. Возбудитель краснухи выделен в 1961 г. несколькими учёными почти одновременно; П. Д. Паркманом, Т. X. Уэллером и Ф. А. Невой. В 1941 г. австрийский исследователь Н. Грегг описал различные аномалии плода в связи с его внутриутробным заражением вирусом краснухи во время болезни беременной матери. Наиболее часто встречающиеся аномалии — катаракта, пороки сердца и глухота были объединены под названием «классический синдром врождённой краснухи».
Слайд 4 Механизм развития Входные ворота для вируса при приобретенной краснухе обычно область верхних
дыхательных путей, через нос и рот ребенка вирус попадает в лимфоузлы, где, как полагают, происходит размножение вируса, его накопление и последующее проникновение в кровь. Распространение с кровью вирусов при краснухе проходит в инкубационном периоде. Благодаря вирусемии заразное начало гематогенно распространяется по всему организму. Обладая лимфотропными и дермотропными свойствами, вирус вызывает увеличение лимфоузлов, уже в инкубационный период, а затем происходит уже повреждение кожи.
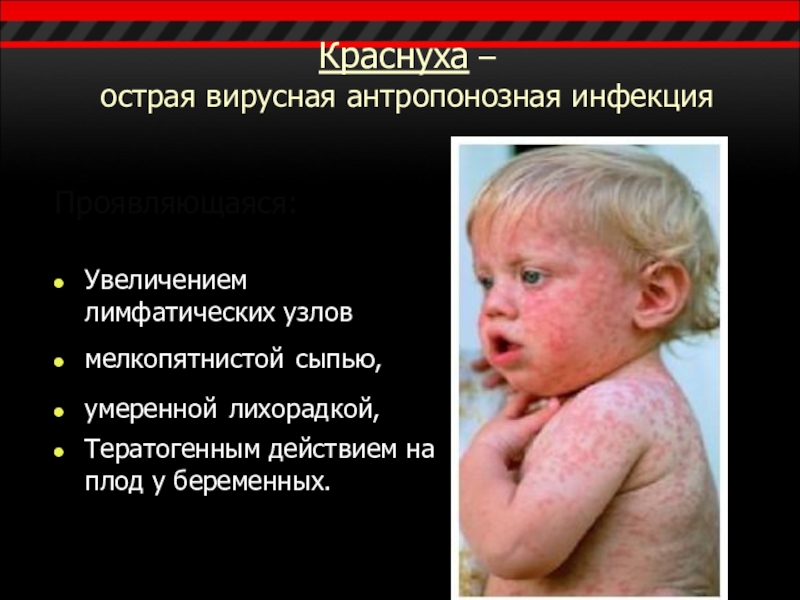
Слайд 5Краснуха –
острая вирусная антропонозная инфекция
Проявляющаяся:
Увеличением лимфатических узлов
мелкопятнистой сыпью,
умеренной лихорадкой,
Тератогенным
действием на плод у беременных.
Слайд 6Актуальность краснухи в мире
Заболевание распространено повсеместно. Заражение человека происходит очень легко,
наблюдается длительное выделение вируса.
Некоторые формы краснухи протекают без особых клинических проявлений.
Большая часть людей успевает переболеть краснухой в детском возрасте.
Серьезную проблему данная инфекция представляет для женщин детородного возраста, которые не болели краснухой.
В 1969 году была введена вакцинация против краснухи, это значительно снизило количество случаев заражения этой болезнью.
Некоторые формы краснухи протекают без особых клинических проявлений.
Большая часть людей успевает переболеть краснухой в детском возрасте.
Серьезную проблему данная инфекция представляет для женщин детородного возраста, которые не болели краснухой.
В 1969 году была введена вакцинация против краснухи, это значительно снизило количество случаев заражения этой болезнью.
Слайд 7Антигены
Внутренний (сердцевидный) – комплементсвязывающий нуклеопротеин, ассоциированный с капсидом.
Наружный АГ – гемаглютинин
связан с суперкапсидом.
Слайд 8Классификация
Приобретенная краснуха:
Типичная форма. Протекает с типичными клиническими проявлениями болезни. По степени
тяжести выделяют: легкой степени тяжести, средней степени тяжести и тяжелую краснуху.
Атипичная форма (без сыпи). Протекает легко, без экзантемы. Характеризуется легким катаральным воспалением верхних дыхательных путей и умеренно выраженной лимфаденопатией. Облегчает диагностику этой формы выявление в эпидеанамнезе контакта с больным краснухой.
Иннапарантная (субклиническая).Протекает бессимптомно. Диагностируется только лабораторно путем обнаружения нарастания титра противокраснушных антител.
Атипичная форма (без сыпи). Протекает легко, без экзантемы. Характеризуется легким катаральным воспалением верхних дыхательных путей и умеренно выраженной лимфаденопатией. Облегчает диагностику этой формы выявление в эпидеанамнезе контакта с больным краснухой.
Иннапарантная (субклиническая).Протекает бессимптомно. Диагностируется только лабораторно путем обнаружения нарастания титра противокраснушных антител.
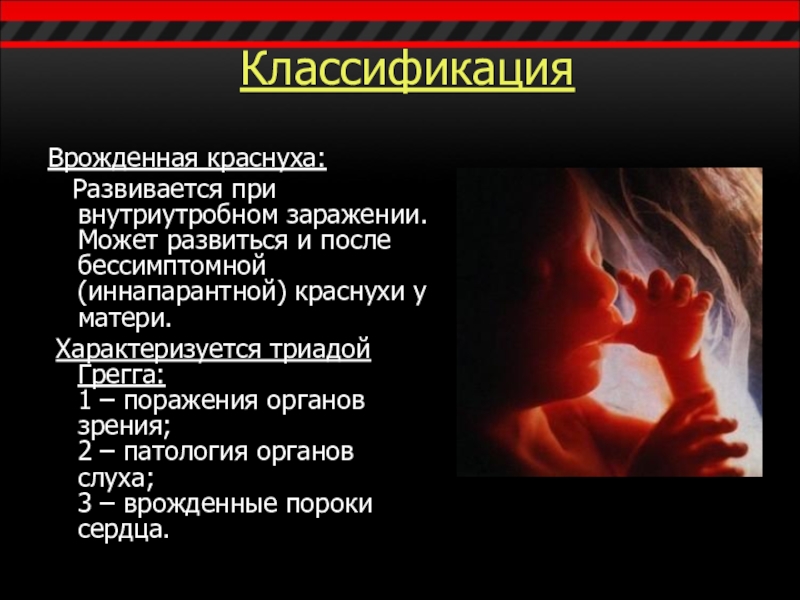
Слайд 9Классификация
Врожденная краснуха:
Развивается при внутриутробном заражении. Может развиться и
после бессимптомной (иннапарантной) краснухи у матери.
Характеризуется триадой Грегга: 1 – поражения органов зрения; 2 – патология органов слуха; 3 – врожденные пороки сердца.
Характеризуется триадой Грегга: 1 – поражения органов зрения; 2 – патология органов слуха; 3 – врожденные пороки сердца.
Слайд 10Патогенез
В случае приобретенной инфекции:
Входные ворота - слизистые оболочки верхнихдыхательных
путей,
Затем вирус проникает в лимфатические клетки шейных, заушных и затылочных узлов.
В начале ИП (10-24 дней) происходит первичная репродукция и накопление вируса в регионарных лимфатических узлах (лимфаденопатия).
В конце ИП возникает вирусемия, гематогенно вирус разносится по всему организму и обнаруживается в это время в моче и в кале.
Возбудитель обладает дермато- и лимфотропизмом. Из носоглотки он начинает выделяться уже за 7 - 10 дней до начала периода высыпаний.
Сыпь появляется у детей обычно в первый день болезни на лице и шее и распространяется по всему телу. Через 3-4 дня она бесследно исчезает.
С появлением вируснейтрализующих антител (1 - 2-й день высыпаний) выделение его прекращается. В начале накапливается IgM, затем IgG. Но возможно обнаружение вируса в носоглоточной слизи ещё в течение недели.
Затем вирус проникает в лимфатические клетки шейных, заушных и затылочных узлов.
В начале ИП (10-24 дней) происходит первичная репродукция и накопление вируса в регионарных лимфатических узлах (лимфаденопатия).
В конце ИП возникает вирусемия, гематогенно вирус разносится по всему организму и обнаруживается в это время в моче и в кале.
Возбудитель обладает дермато- и лимфотропизмом. Из носоглотки он начинает выделяться уже за 7 - 10 дней до начала периода высыпаний.
Сыпь появляется у детей обычно в первый день болезни на лице и шее и распространяется по всему телу. Через 3-4 дня она бесследно исчезает.
С появлением вируснейтрализующих антител (1 - 2-й день высыпаний) выделение его прекращается. В начале накапливается IgM, затем IgG. Но возможно обнаружение вируса в носоглоточной слизи ещё в течение недели.
Слайд 11Патогенез
Патогенез поражений плода при врожденной краснухе обусловлен двумя
моментами: хроническим характером инфекции и блокировкой процессов митоза:
В период вирусемии у беременных матерей в значительной части случаев (70-90%) происходит заражение плода . Размножение вируса, начавшееся в организме плода, часто продолжается до родов и после рождения. В некоторых случаях такой инфекции развиваются выраженные уродства (тератогенное действие). Первичным механизмом, при котором вирус вызывает врожденные аномалии, является подавление митозов, ведущее к нарушениям роста и дифференцирования тканей.
При внутриутробном заражении плода в первые 2 месяца беременности развивается характерная триада Грега: катаракта , глухота (дегенерация улитки) и врожденные пороки сердца.
В ряде случаев поражения плода могут привести к его гибели (самопроизвольные ранние и поздние аборты, мертворождения).
В период вирусемии у беременных матерей в значительной части случаев (70-90%) происходит заражение плода . Размножение вируса, начавшееся в организме плода, часто продолжается до родов и после рождения. В некоторых случаях такой инфекции развиваются выраженные уродства (тератогенное действие). Первичным механизмом, при котором вирус вызывает врожденные аномалии, является подавление митозов, ведущее к нарушениям роста и дифференцирования тканей.
При внутриутробном заражении плода в первые 2 месяца беременности развивается характерная триада Грега: катаракта , глухота (дегенерация улитки) и врожденные пороки сердца.
В ряде случаев поражения плода могут привести к его гибели (самопроизвольные ранние и поздние аборты, мертворождения).
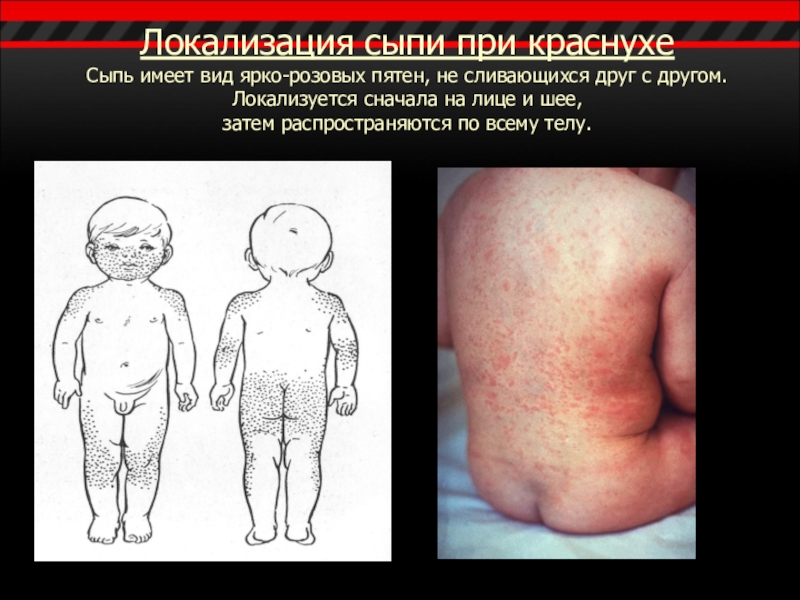
Слайд 12Локализация сыпи при краснухе Сыпь имеет вид ярко-розовых пятен, не сливающихся друг
с другом.
Локализуется сначала на лице и шее,
затем распространяются по всему телу.
Слайд 13Лечение краснухи
В большинстве случаев при легком течении краснухи лечение проводится в
домашних условиях. Показанием для госпитализации является тяжелое течение болезни, а также наличие осложнений.
Больному необходимо обеспечить постельный режим. Пища не должна содержать острых блюд и блюд с раздражающим действием на слизистую оболочку.
Специфического лечения не существует. Были попытки использования для лечения донорского иммуноглобулина, но они оказались неудачными, так как иммуноглобулин не оказал положительного действия.
При наличии осложнений показано применение препаратов против аллергии, кортикостероидов антибиотиков и других лекарственных средств.
Во всех случаях применяют витаминные препараты, а также натуральные витамины, содержащиеся в соках, фруктах и овощах.
Больному необходимо обеспечить постельный режим. Пища не должна содержать острых блюд и блюд с раздражающим действием на слизистую оболочку.
Специфического лечения не существует. Были попытки использования для лечения донорского иммуноглобулина, но они оказались неудачными, так как иммуноглобулин не оказал положительного действия.
При наличии осложнений показано применение препаратов против аллергии, кортикостероидов антибиотиков и других лекарственных средств.
Во всех случаях применяют витаминные препараты, а также натуральные витамины, содержащиеся в соках, фруктах и овощах.
Слайд 14Осложнения при краснухе
Развитие осложнений связано с длительным угнетением иммунной системы после
перенесенной краснухи. Наиболее часто встречаются ангины, отиты, пневмонии, бронхиты.
Из неврологических осложнений редко регистрируются энцефалиты, при этом летальность может доходить до 30%, а после перенесенного заболевания нередко формируются остаточные явления в виде судорожных приступов, параличей, парезов и др. Помимо энцефалитов также возможны полиневриты и менингиты.
Из других осложнений, встречаются артриты, артралгии, геморрагический синдром (кровотечение из носа и десен).
Из неврологических осложнений редко регистрируются энцефалиты, при этом летальность может доходить до 30%, а после перенесенного заболевания нередко формируются остаточные явления в виде судорожных приступов, параличей, парезов и др. Помимо энцефалитов также возможны полиневриты и менингиты.
Из других осложнений, встречаются артриты, артралгии, геморрагический синдром (кровотечение из носа и десен).