- Главная
- Разное
- Образование
- Спорт
- Естествознание
- Природоведение
- Религиоведение
- Французский язык
- Черчение
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, фоны, картинки для презентаций
- Экология
- Экономика
Презентация, доклад на тему эндокринная железа часть 2
Содержание
- 1. эндокринная железа часть 2
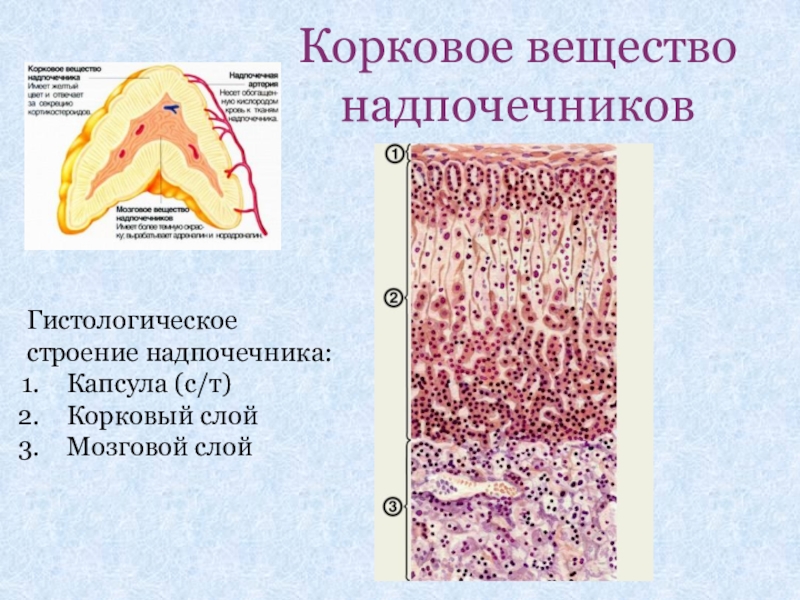
- 2. Корковое вещество надпочечниковГистологическое строение надпочечника:Капсула (с/т)Корковый слойМозговой слой
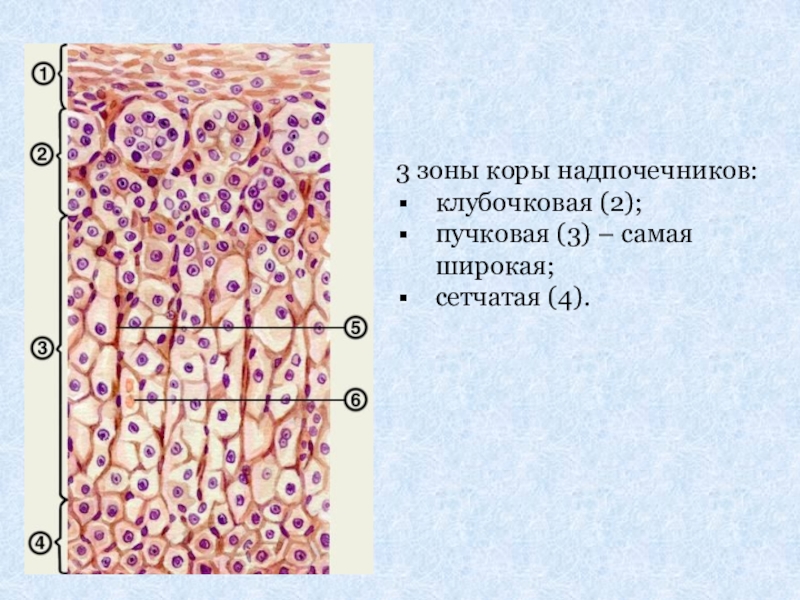
- 3. 3 зоны коры надпочечников:клубочковая (2);пучковая (3) – самая широкая;сетчатая (4).
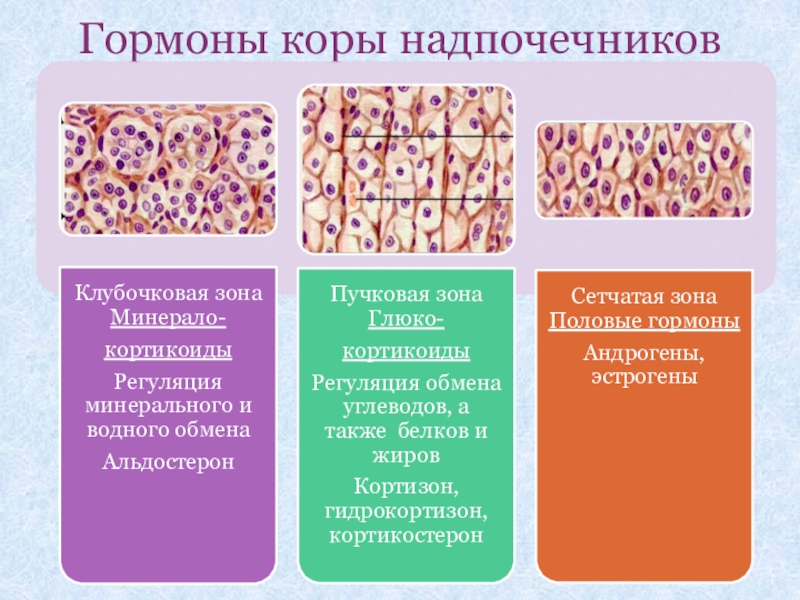
- 4. Гормоны коры надпочечников
- 5. Минералокортикоиды: альдостерон Способствует реабсорбции натрия и выведению
- 6. Глюкокортикоиды: кортизон Способствуют синтезу углеводов из белков
- 7. Удаление коры надпочечников несовместимо с жизнью.Хроническая
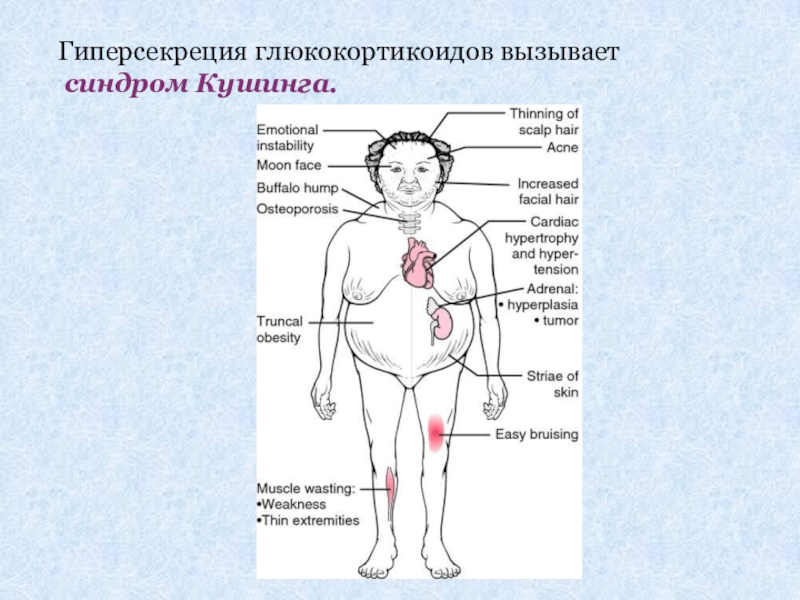
- 8. Гиперсекреция глюкокортикоидов вызывает синдром Кушинга.
- 9. Половые гормоны: андрогены и эстрогены Вырабатываются в
- 10. Эндокринная часть половых желез. Яички (семенники, testes)Мужские
- 11. Эндокринную функцию выполняют клетки Лейдига (3.2) –
- 12. Тестостерон Стимулирует развитие мужского полового аппарата, вторичных
- 13. Яичники Форма: овальная.Размеры: 2,5-4,5 х 1 см.Топография: малый таз, внутрибрюшинно.Функция: образование яйцеклеток и выработка половых гормонов.
- 14. Клетки фолликулярного эпителия выделяютэстрогены (эстрадиол), а также
- 15. Регуляция: ЛГ стимулирует выработку эстрогенов, ФСГ –
- 16. ПрогестеронГотовит слизистую оболочку матки к имплантации оплодотворенной
- 17. Энтодермальные железы
- 18. Щитовидная железа, glandula thyroideaВес: 25-60 г.Топография: нижняя
- 19. Форма изменчива: могут быть перешеек и пирамидальный отросток. На рисунках показаны варианты нормы.
- 20. Фолликул Структурно-функциональная единица железы. Микроскопический пузырек диаметром
- 21. Клетки фолликула синтезируют тиреоглобулин и выделяют его
- 22. Тиреоидные гормоны Мощные стимуляторы обмена веществ в
- 23. Гиперфункция (гипертиреоз): Базедова болезнь (болезнь Грейвса). У женщин встречается значительно чаще.
- 24. Гипофункция (гипотиреоз).Врожденный гипотиреоз без лечения развивается в
- 25. Эндемический зоб (компенсаторное разрастание щитовидной железы) –
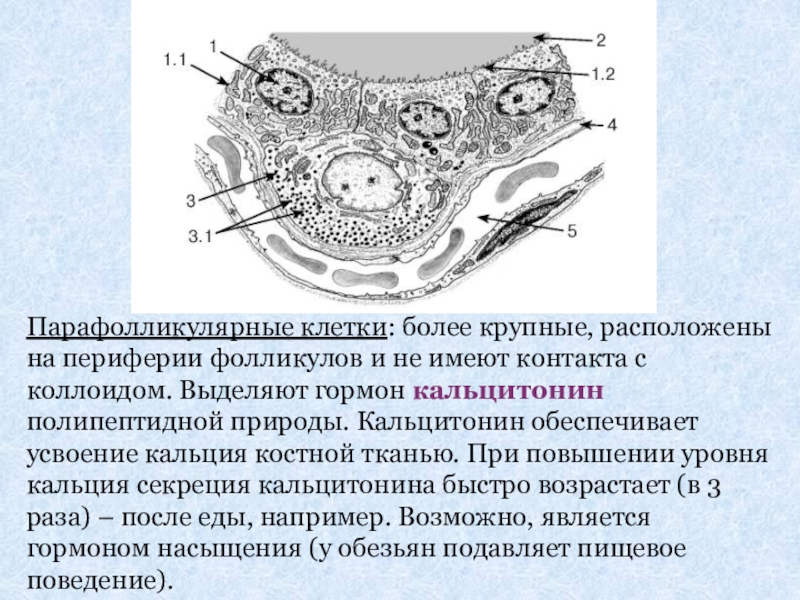
- 26. Парафолликулярные клетки: более крупные, расположены на периферии
- 27. Паращитовидные (околощитовидные) железыКоличество: 2 пары (от 1
- 28. Паратгормон Увеличивает содержание кальция в
- 29. Гиперфункция (гиперпаратиреоз): крайнее выражение – болезнь Реклингаузена:
- 30. Тимус (вилочковая железа)Происхождение: жаберные карманы дорзальной стороны
- 31. Функции тимуса основная – участие в иммунных
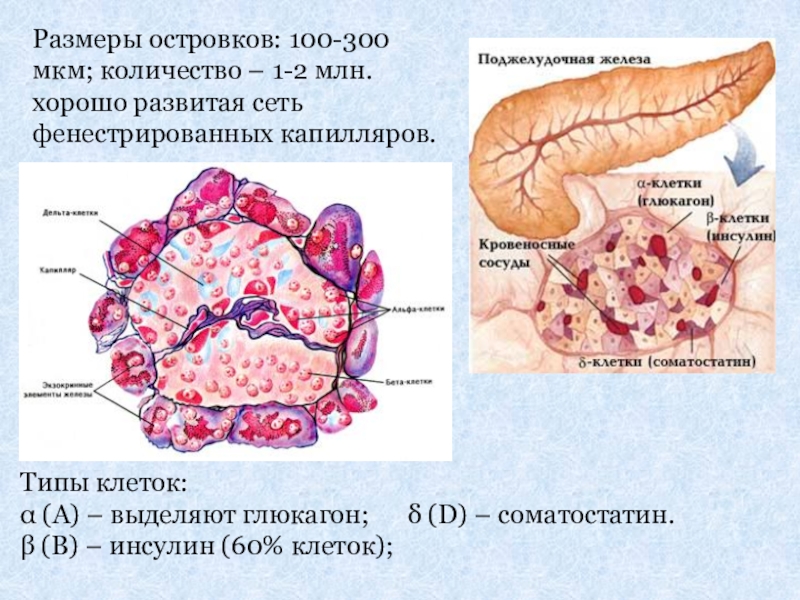
- 32. Поджелудочная железа (эндокринная часть)Представлена островками Лангерганса между ацинусами экзокринной части.
- 33. Размеры островков: 100-300 мкм; количество – 1-2
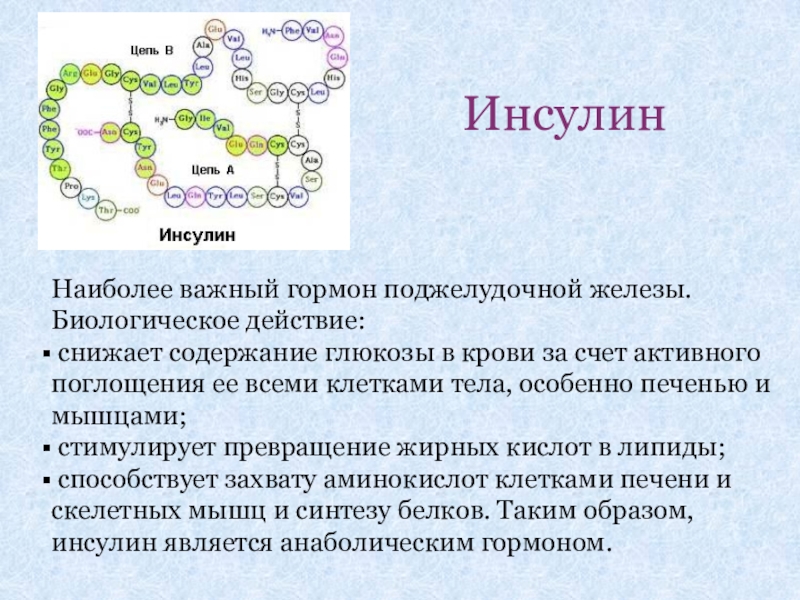
- 34. Инсулин Наиболее важный гормон поджелудочной железы. Биологическое
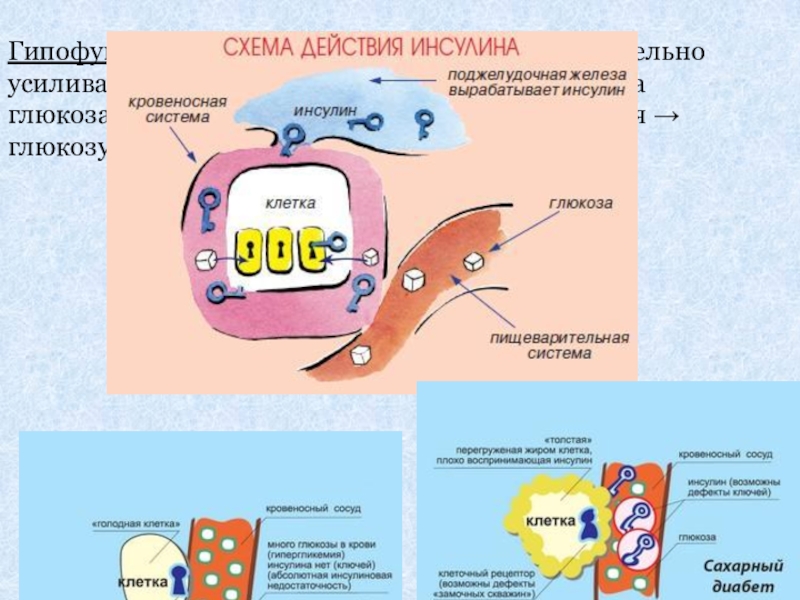
- 35. Гипофункция (недостаточность инсулина) значительно усиливает катаболические процессы.
- 36. Глюкагон – антагонист инсулина – способствует образованию
Слайд 2Корковое вещество надпочечников
Гистологическое строение надпочечника:
Капсула (с/т)
Корковый слой
Мозговой слой
Слайд 5Минералокортикоиды: альдостерон
Способствует реабсорбции натрия и выведению калия в почечных канальцах.
недостаточности альдостерона теряется натрий и ежедневно сверх нормы 300-850 мл воды.
Накопление калия в клетках → повышение осмотического давления в клетках → переход воды в клетки → сгущение крови и дегидратация тканей (дегидратационный шок).
Гиперсекреция альдостерона → задержка натрия в организме → увеличение внеклеточной жидкости → отеки, увеличение АД.
Слайд 6Глюкокортикоиды: кортизон
Способствуют синтезу углеводов из белков → повышение уровня
Секреция связана с суточными ритмами (максимум – в утренние часы, минимум – в вечерние).
Обеспечивают неспецифический защитный синдром, или стресс-реакцию (Г. Селье). Анатомически это проявляется увеличением коры. Гормоны коры позволяют выдерживать длительные стрессы (гормоны мозгового слоя – краткие).
Обладают противовоспалительным действием, что применяется на практике.
Слайд 7 Удаление коры надпочечников несовместимо с жизнью.
Хроническая функциональная недостаточность коры приводит
Слайд 9Половые гормоны: андрогены и эстрогены
Вырабатываются в небольшом количестве и менее
Адреногенитальный синдром: наследственное заболевание аутосомно-рецессивного типа. Недостаточность кортизола и альдостерона → повышение уровня АКТГ → увеличение ненарушенной части коры (сетчатой зоны) → гиперсекреция андрогенов. Скрининг новорожденных.
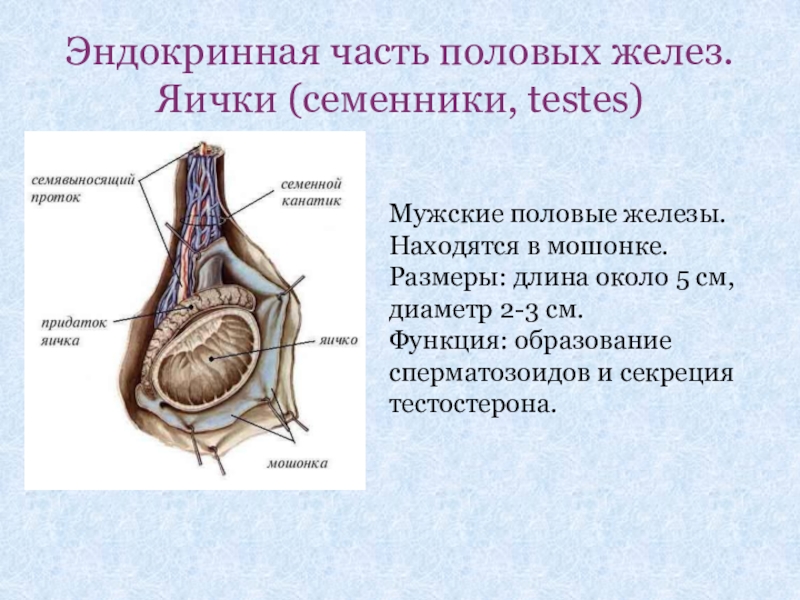
Слайд 10Эндокринная часть половых желез. Яички (семенники, testes)
Мужские половые железы.
Находятся в мошонке.
Размеры:
Функция: образование сперматозоидов и секреция тестостерона.
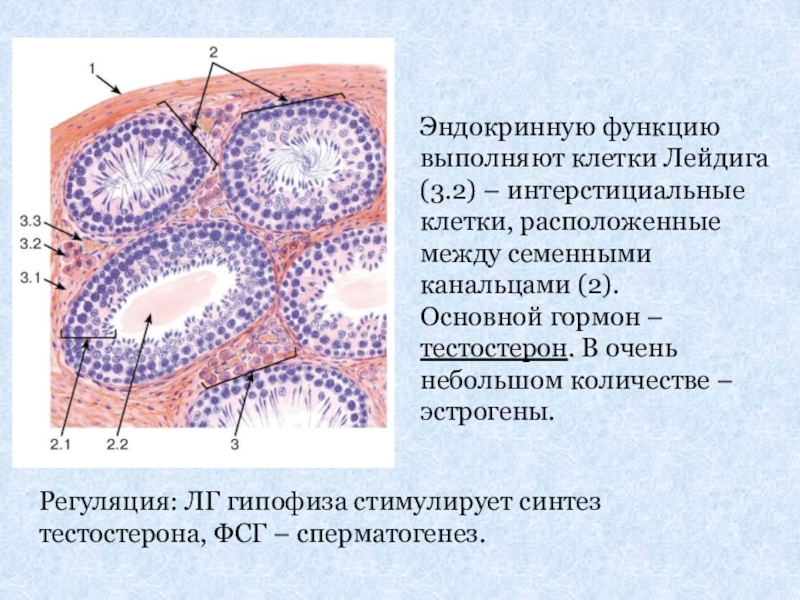
Слайд 11Эндокринную функцию выполняют клетки Лейдига (3.2) – интерстициальные клетки, расположенные между
Основной гормон – тестостерон. В очень небольшом количестве – эстрогены.
Регуляция: ЛГ гипофиза стимулирует синтез тестостерона, ФСГ – сперматогенез.
Слайд 12Тестостерон
Стимулирует развитие мужского полового аппарата, вторичных половых признаков, возникновение
Примерно на 6-ой неделе развития воздействует на ГМ и вызывает его половую дифференцировку.
Главная функция в организме – стимуляция синтеза белка (анаболическое действие).
Функционируют в течение всей жизни.
Гиперфункция (гипергонадизм): в раннем возрасте – преждевременное половое созревание.
Гипофункция (гипогонадизм): самые яркие проявления – при кастрации в детском возрасте.
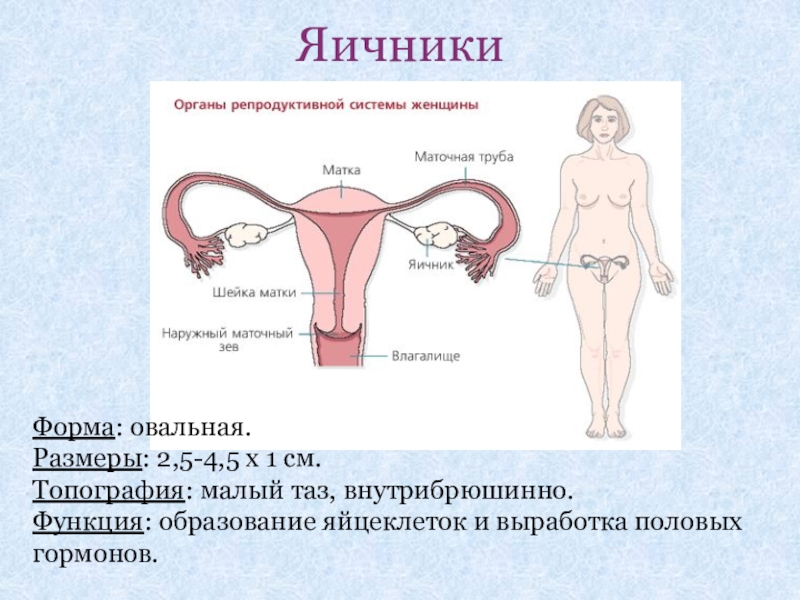
Слайд 13Яичники
Форма: овальная.
Размеры: 2,5-4,5 х 1 см.
Топография: малый таз, внутрибрюшинно.
Функция: образование
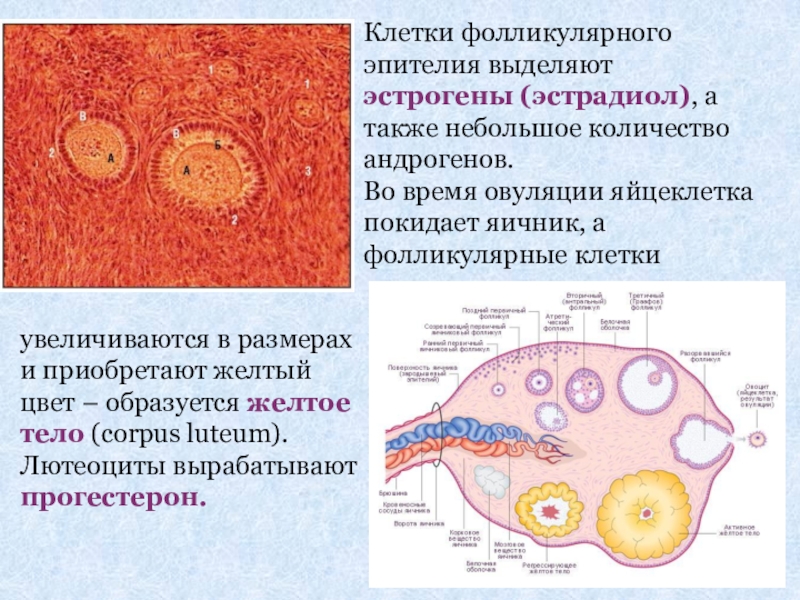
Слайд 14Клетки фолликулярного эпителия выделяют
эстрогены (эстрадиол), а также небольшое количество андрогенов.
Во
увеличиваются в размерах и приобретают желтый цвет – образуется желтое тело (corpus luteum). Лютеоциты вырабатывают прогестерон.
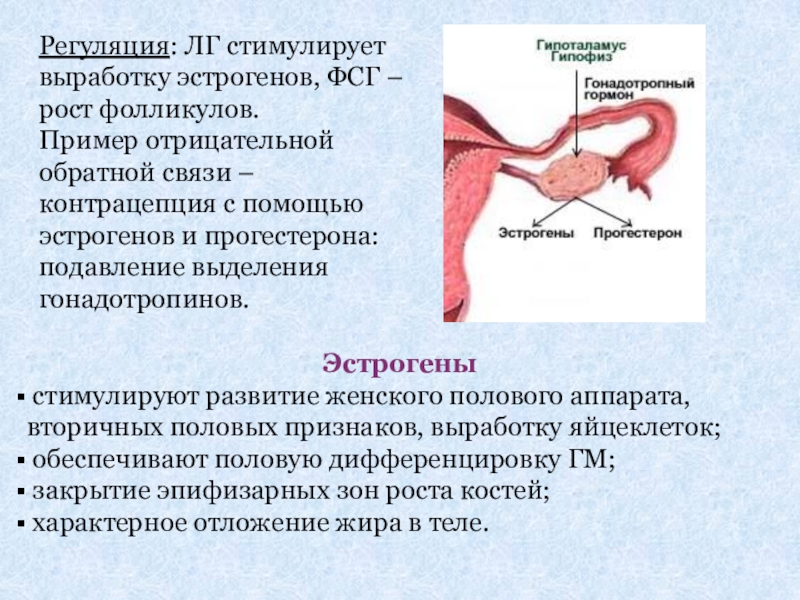
Слайд 15Регуляция: ЛГ стимулирует выработку эстрогенов, ФСГ – рост фолликулов.
Пример отрицательной
Эстрогены
стимулируют развитие женского полового аппарата, вторичных половых признаков, выработку яйцеклеток;
обеспечивают половую дифференцировку ГМ;
закрытие эпифизарных зон роста костей;
характерное отложение жира в теле.
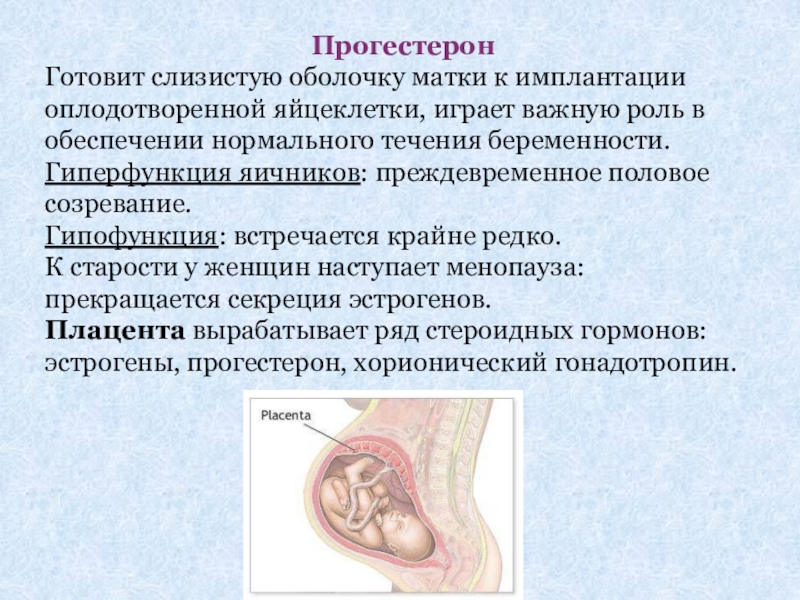
Слайд 16Прогестерон
Готовит слизистую оболочку матки к имплантации оплодотворенной яйцеклетки, играет важную роль
Гиперфункция яичников: преждевременное половое созревание.
Гипофункция: встречается крайне редко.
К старости у женщин наступает менопауза: прекращается секреция эстрогенов.
Плацента вырабатывает ряд стероидных гормонов: эстрогены, прогестерон, хорионический гонадотропин.
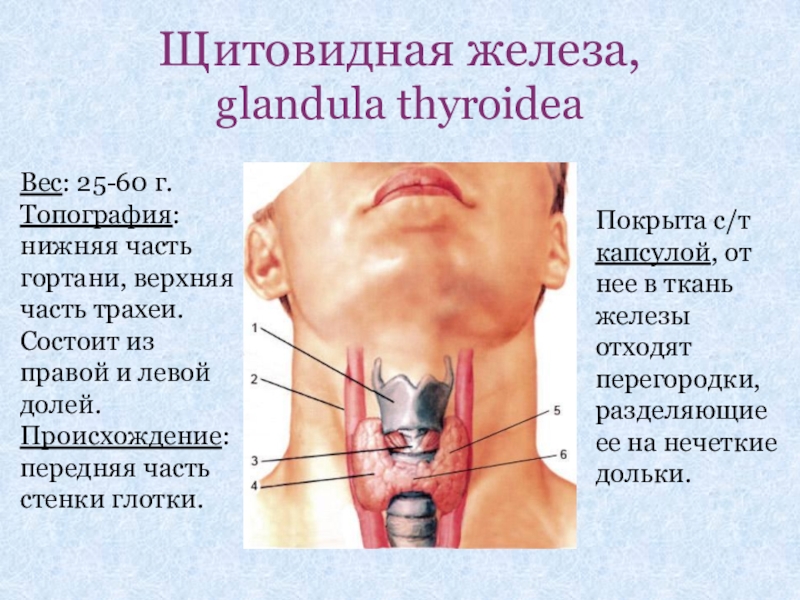
Слайд 18Щитовидная железа,
glandula thyroidea
Вес: 25-60 г.
Топография: нижняя часть гортани, верхняя часть трахеи.
Состоит
Происхождение: передняя часть стенки глотки.
Покрыта с/т капсулой, от нее в ткань железы отходят перегородки, разделяющие ее на нечеткие дольки.
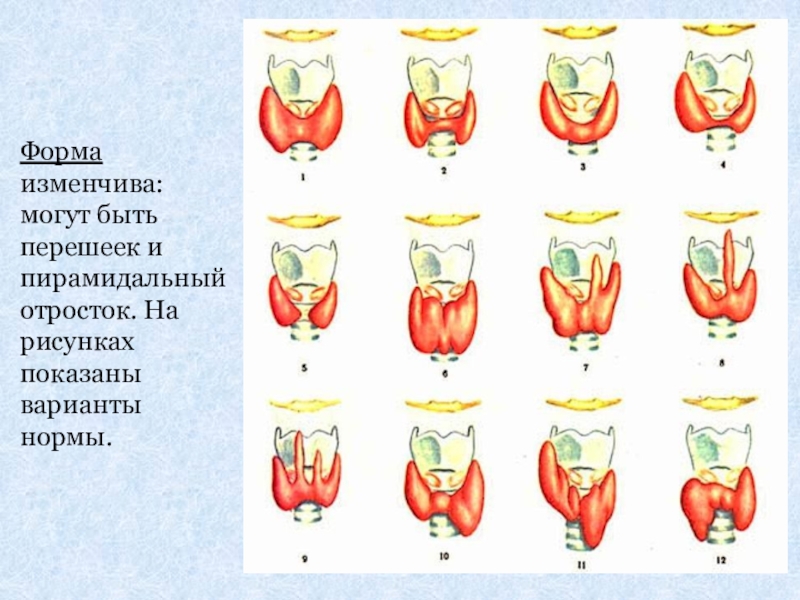
Слайд 19Форма изменчива: могут быть перешеек и пирамидальный отросток. На рисунках показаны
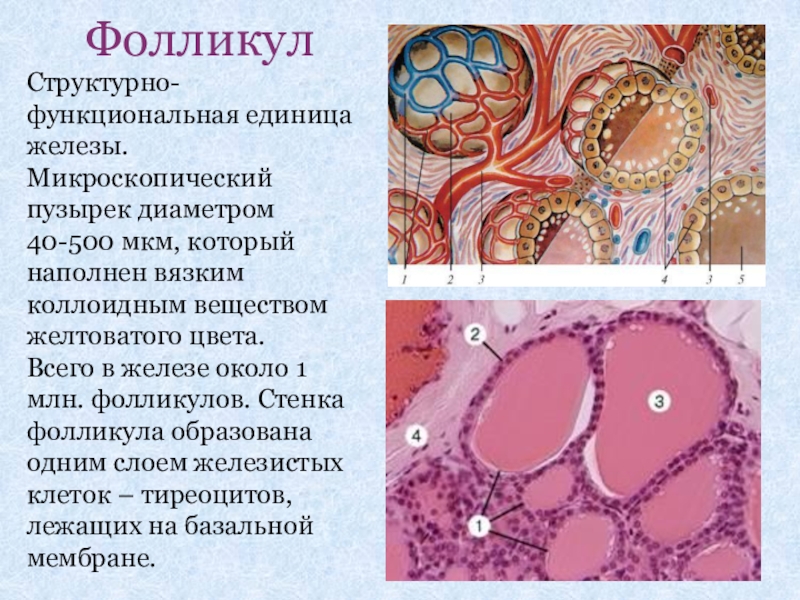
Слайд 20Фолликул
Структурно-функциональная единица железы.
Микроскопический пузырек диаметром 40-500 мкм, который наполнен
Всего в железе около 1 млн. фолликулов. Стенка фолликула образована одним слоем железистых клеток – тиреоцитов, лежащих на базальной мембране.
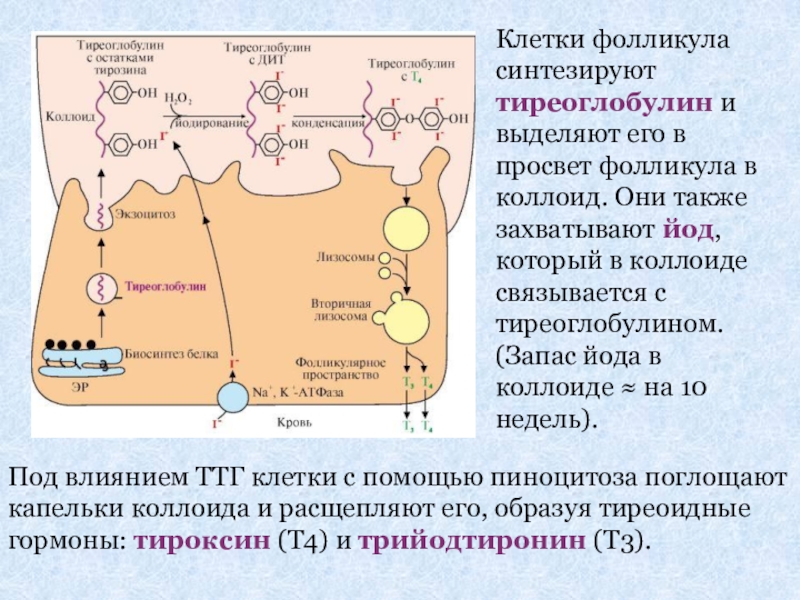
Слайд 21Клетки фолликула синтезируют тиреоглобулин и выделяют его в просвет фолликула в
Под влиянием ТТГ клетки с помощью пиноцитоза поглощают капельки коллоида и расщепляют его, образуя тиреоидные гормоны: тироксин (Т4) и трийодтиронин (Т3).
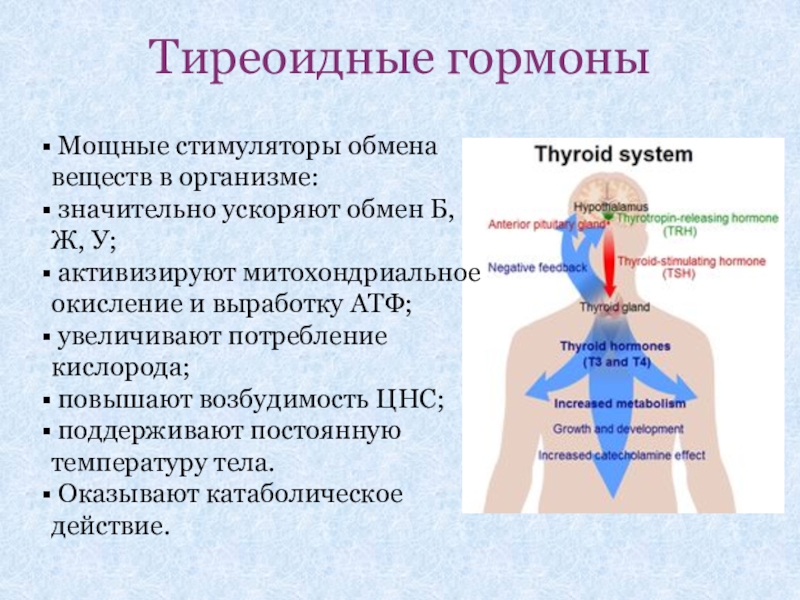
Слайд 22Тиреоидные гормоны
Мощные стимуляторы обмена веществ в организме:
значительно ускоряют обмен
активизируют митохондриальное окисление и выработку АТФ;
увеличивают потребление кислорода;
повышают возбудимость ЦНС;
поддерживают постоянную температуру тела.
Оказывают катаболическое действие.
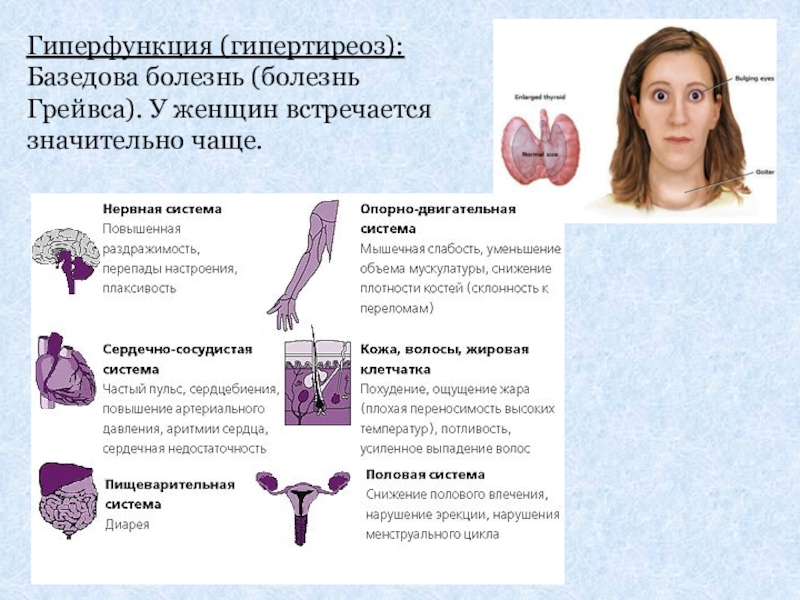
Слайд 23Гиперфункция (гипертиреоз): Базедова болезнь (болезнь Грейвса). У женщин встречается значительно чаще.
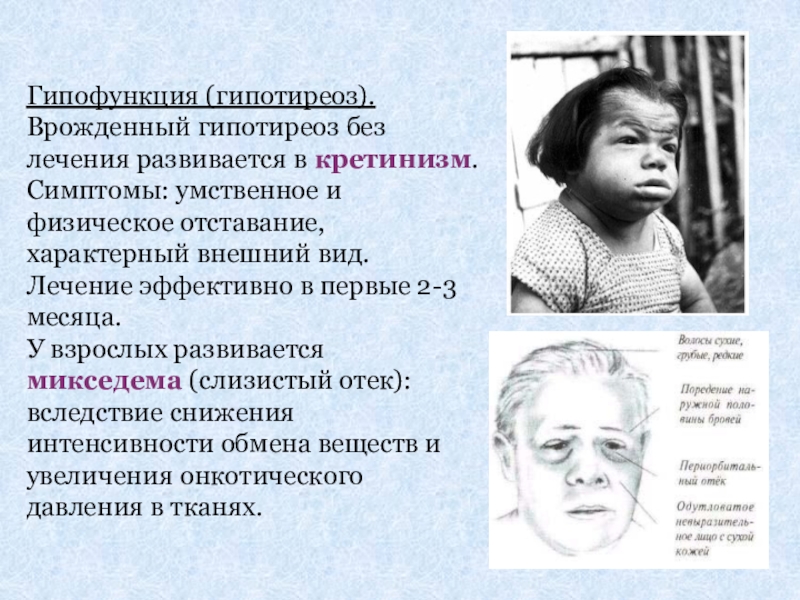
Слайд 24Гипофункция (гипотиреоз).
Врожденный гипотиреоз без лечения развивается в кретинизм.
Симптомы: умственное и физическое
У взрослых развивается микседема (слизистый отек): вследствие снижения интенсивности обмена веществ и увеличения онкотического давления в тканях.
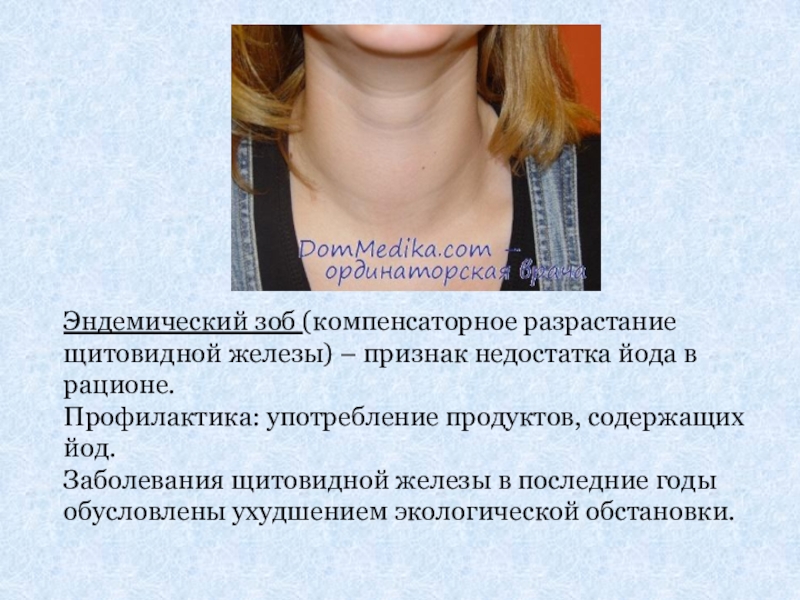
Слайд 25Эндемический зоб (компенсаторное разрастание щитовидной железы) – признак недостатка йода в
Профилактика: употребление продуктов, содержащих йод.
Заболевания щитовидной железы в последние годы обусловлены ухудшением экологической обстановки.
Слайд 26Парафолликулярные клетки: более крупные, расположены на периферии фолликулов и не имеют
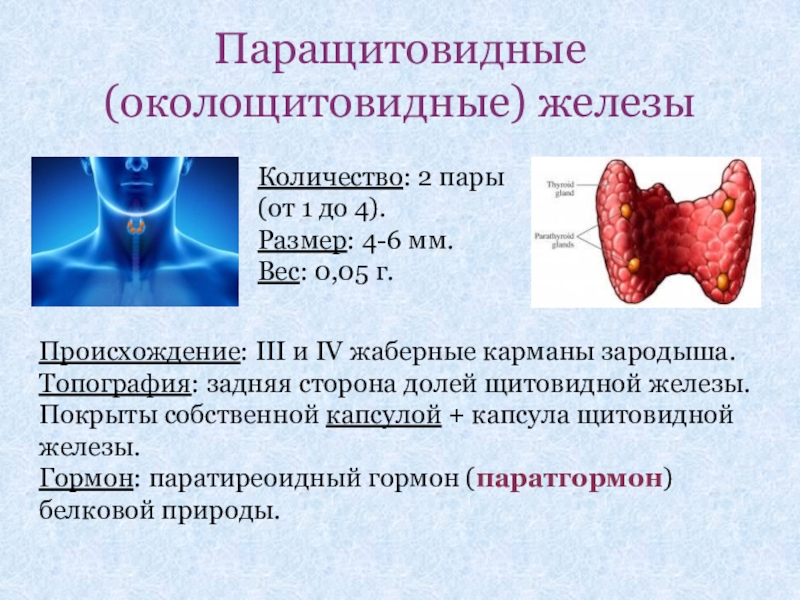
Слайд 27Паращитовидные (околощитовидные) железы
Количество: 2 пары (от 1 до 4).
Размер: 4-6 мм.
Вес:
Происхождение: III и IV жаберные карманы зародыша.
Топография: задняя сторона долей щитовидной железы.
Покрыты собственной капсулой + капсула щитовидной железы.
Гормон: паратиреоидный гормон (паратгормон) белковой природы.
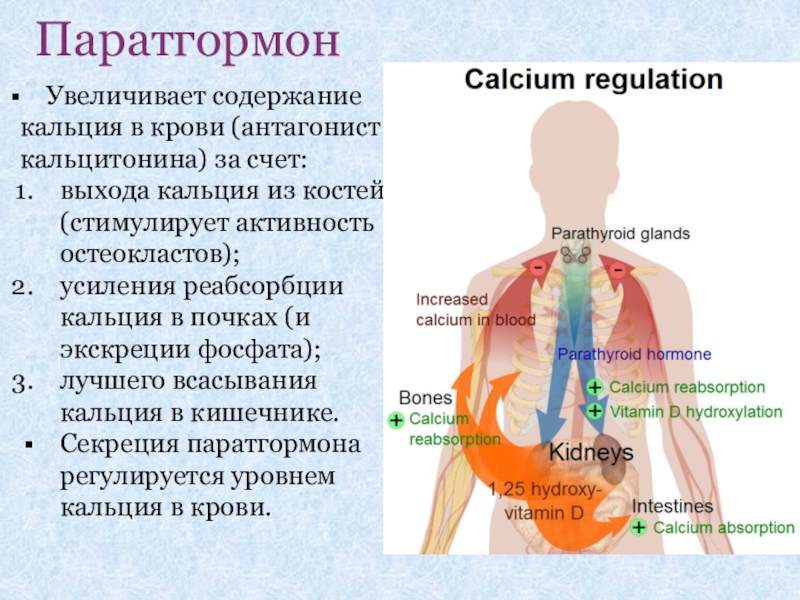
Слайд 28Паратгормон
Увеличивает содержание кальция в крови (антагонист кальцитонина) за
выхода кальция из костей (стимулирует активность остеокластов);
усиления реабсорбции кальция в почках (и экскреции фосфата);
лучшего всасывания кальция в кишечнике.
Секреция паратгормона регулируется уровнем кальция в крови.
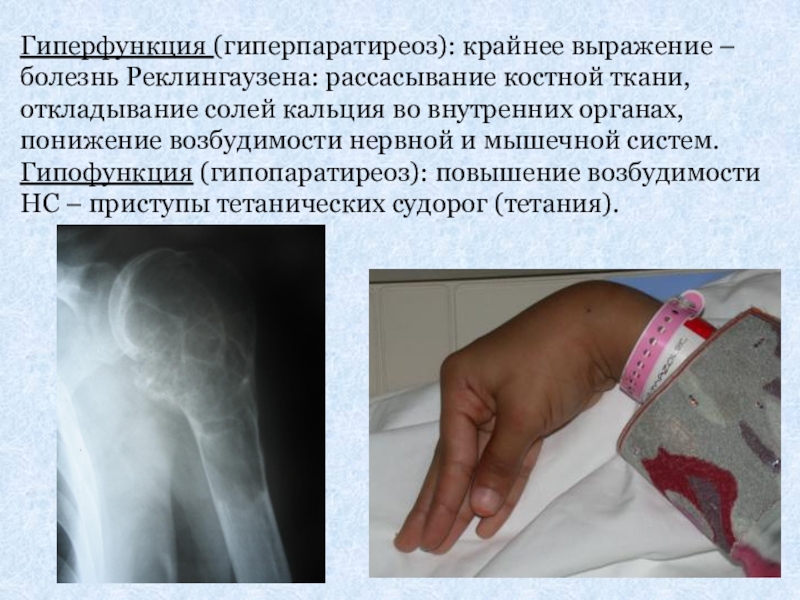
Слайд 29Гиперфункция (гиперпаратиреоз): крайнее выражение – болезнь Реклингаузена: рассасывание костной ткани, откладывание
Гипофункция (гипопаратиреоз): повышение возбудимости НС – приступы тетанических судорог (тетания).
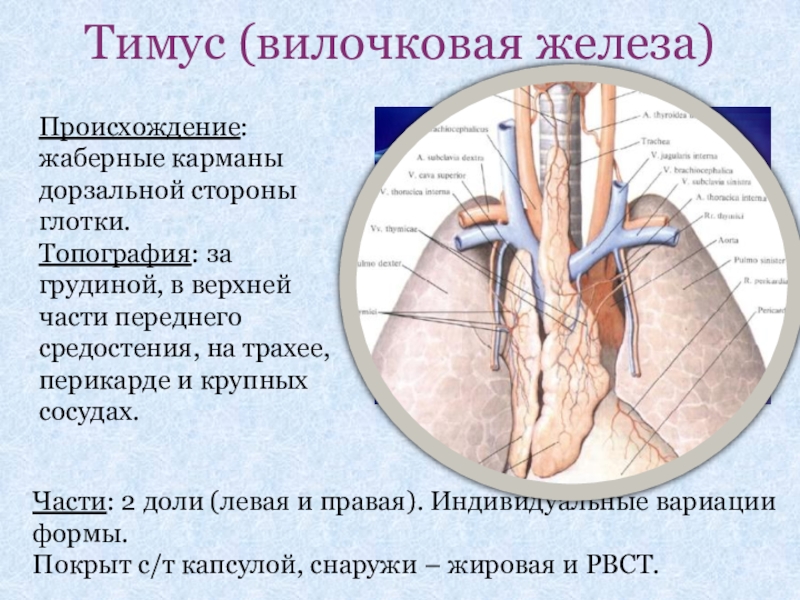
Слайд 30Тимус (вилочковая железа)
Происхождение: жаберные карманы дорзальной стороны глотки.
Топография: за грудиной, в
Части: 2 доли (левая и правая). Индивидуальные вариации формы.
Покрыт с/т капсулой, снаружи – жировая и РВСТ.
Слайд 31Функции тимуса
основная – участие в иммунных реакциях, регуляция образования Т-лимфоцитов
эндокринная – клетки стромы коркового слоя выделяют гормон тимозин.
Тимозин стимулирует дифференцировку Т-лимфоцитов, а также влияет на рост (обмен углеводов и кальция в организме). Экспериментальная неонатальная тимэктомия приводит к потере массы, истощению, замедлению роста.
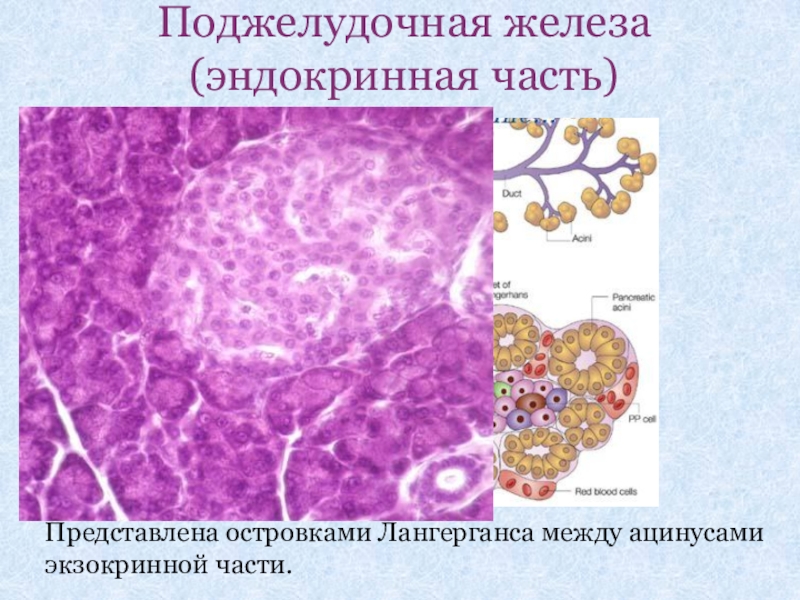
Слайд 32Поджелудочная железа (эндокринная часть)
Представлена островками Лангерганса между ацинусами экзокринной части.
Слайд 33Размеры островков: 100-300 мкм; количество – 1-2 млн. хорошо развитая сеть
Типы клеток:
α (А) – выделяют глюкагон; δ (D) – соматостатин.
β (В) – инсулин (60% клеток);
Слайд 34Инсулин
Наиболее важный гормон поджелудочной железы.
Биологическое действие:
снижает содержание
стимулирует превращение жирных кислот в липиды;
способствует захвату аминокислот клетками печени и скелетных мышц и синтезу белков. Таким образом, инсулин является анаболическим гормоном.
Слайд 35Гипофункция (недостаточность инсулина) значительно усиливает катаболические процессы. Без инсулина глюкоза не
Слайд 36Глюкагон – антагонист инсулина – способствует образованию в печени глюкозы из
Соматостатин вырабатывается во многих клетках организма, везде действует как ингибитор. В островках Лангерганса функционирует как внутритканевый гормон, который не поступает в общий кровоток, а действует на местном уровне (паракринно), угнетая секрецию и инсулина, и глюкагона.